Tehotenská cukrovka, odborne nazývaná aj gestačný diabetes, patrí medzi časté komplikácie v tehotenstve. Objavuje sa približne u 5-10 % budúcich mamičiek a prináša množstvo otázok i obáv. Dobrá správa je, že pri včasnej diagnostike a správnom postupe ju môžete mať plne pod kontrolou - a bezpečne tak doviesť svoje bábätko na svet.
Tehotenská cukrovka je ochorenie, ktoré sa objavuje v 14 % tehotenstiev. Jej prejavy sú často nenápadné, no dôsledky môžu byť závažné. Nazýva sa aj gestačný diabetes mellitus a je to stav, pri ktorom hormóny produkované placentou bránia telu efektívne využívať inzulín. Ide o hormón, ktorý umožňuje glukóze dostať sa do buniek, kde sa premieňa na energiu. Namiesto toho sa hromadí v krvnom obehu, čo vedie k zvýšenej hladine cukru v krvi.
Na rozdiel od cukrovky 1. typu, nie je spôsobená nedostatkom inzulínu, ale inými hormónmi produkovanými počas tehotenstva. Tie môžu znižovať účinnosť inzulínu a vzniká inzulínová rezistencia. Za jej vznik sú zodpovedné hormonálne zmeny. Placenta zásobuje rastúci plod živinami a produkuje rôzne hormóny, potrebné pre správny priebeh tehotenstva. Konkrétne ide o hormóny estrogén, progesterón a ľudský placentárny laktogén, ktoré môžu znižovať účinok inzulínu, čo vedie k zvýšenej hladine cukru v krvi.
Tehotenská cukrovka (gestačný diabetes) je metabolická porucha regulácie hladiny cukru v krvi (glykémie), ktorá postihuje až 17 % tehotných žien. Najčastejšie sa začína prejavovať v druhej polovici tehotenstva a samovoľne končí po pôrode. Ak sa ani po uplynutí šestonedelia glykémia nestihne normalizovať, pravdepodobne ide o iný typ diabetu, ktorý s tehotenstvom nesúvisí.
Rizikové faktory
Medzi najčastejšie príčiny a rizikové faktory patria:
- Hormonálne zmeny spojené s tehotenstvom.
- Vek matky nad 35 rokov môže zvyšovať pravdepodobnosť vzniku tehotenskej cukrovky. S pribúdajúcim vekom sa znižuje schopnosť organizmu efektívne spracovávať glukózu, čo môže viesť k rozvoju inzulínovej rezistencie.
- Nadváha alebo obezita pred tehotenstvom. Tukové tkanivo znižuje citlivosť na inzulín, čo zvyšuje riziko inzulínovej rezistencie.
- Genetická predispozícia (cukrovka v rodine). Štúdia potvrdila, že ak má niekto v rodine diagnostikovaný diabetes mellitus 2. typu.
- Tehotenská cukrovka v minulosti.
- Syndróm polycystickým vaječníkov (PCOS) je ochorenie spojené s hormonálnou nerovnováhou, ktoré postihuje ženy v reprodukčnom veku.
- Sedavý životný štýl a nedostatok pohybu.
- Niektoré etnické skupiny, ako sú Ázijci, Afroameričania, Hispánci a Indiáni, majú geneticky vyššiu pravdepodobnosť rozvoja inzulínovej rezistencie a tehotenskej cukrovky.
Kedy sa objavuje a ako sa diagnostikuje?
Zvyčajne sa objavuje v druhej polovici tehotenstva, najčastejšie medzi 24. a 28. týždňom. V tomto období začína placenta produkovať viac hormónov, ktoré sú dôležité pre rast a vývoj plodu.
Neexistujú žiadne domáce verzie testov na diagnostiku gestačného diabetu. Vykonáva ju špecializovaný lekársky personál prostredníctvom krvných testov. Vyšetrenie prebieha v dvoch fázach.
Prvé sa vykonáva medzi 12. -14. týždňom tehotenstva. Test sa vykonáva nalačno zo vzorky krvi odobratej zo žily. Namerané hodnoty poukazujú na hladinu glykémie:
- menej ako 5,1 mmol/l - normálne odbúravanie glukózy,
- 5,1 - 6,9 mmol/l - je potrebné vykonať opakovaný test, ak je hodnota opäť zvýšená, je diagnostikovaný diabetes,
- nad 7,0 mmol/l - znamená tehotenskú cukrovku.
Druhá fáza prebieha v druhom trimestri, zvyčajne medzi 24. - 28. týždňom tehotenstva. Štandardne sa robí medzi 24. - 28. týždňom tehotenstva. Skríningový glukózový test spočíva vo vypití 75 g hroznového cukru (glukózy) v čaji alebo vo vode a podľa následných krvných odberov sa testuje reakcia organizmu na túto záťaž cukrom. Diagnostika prebieha medzi 24. a 28. týždňom tehotenstva pomocou glukózovo-tolerančného testu (OGTT). Po vypití sladkého roztoku sa sleduje, ako telo spracuje glukózu. Ak sú hodnoty zvýšené, gynekológ stanoví diagnózu gestačného diabetu.

Je tehotenská cukrovka nebezpečná?
Ak nie je dostatočne monitorovaná a nie je nasadená správna liečba, môže byť nebezpečná. Neliečená tehotenská cukrovka môže spôsobiť komplikácie:
Riziká pre matku:
- Vysoký krvný tlak.
- Riziko preeklampsie (zvýšeného krvného tlaku v tehotenstve).
- Vyššia šanca cisárskeho rezu.
- Väčšia pravdepodobnosť vzniku cukrovky 2. typu v budúcnosti.
Riziká pre dieťa:
- Vyššia pôrodná hmotnosť (nad 4,5 kg). V dôsledku tehotenskej cukrovky sa cez placentu dostáva do tela dieťaťa viac glukózy a podžalúdková žľaza (pankreas) dieťaťa produkuje viac inzulínu. Vyššie hladiny tohto hormónu spôsobujú rast tukového tkaniva.
- Komplikácie pri pôrode.
- Nízka hladina cukru po narodení (hypoglykémia). Vysoká hodnota glykémie počas tehotenstva spôsobuje, že dieťa začne produkovať viac inzulínu na jej spracovanie. Po pôrode dôjde k prerušeniu prísunu glukózy cez placentu, prestrihnutím pupočnej šnúry.
- Zvýšené riziko obezity a cukrovky 2. typu v neskoršom veku. U detí existuje tiež vyššie riziko vzniku hypoglykémie po narodení. Dlhodobé riziká zahŕňajú najmä zvýšenú pravdepodobnosť cukrovky 2. typu.
- Predčasný pôrod (pôrod pred ukončeným 37. týždňom tehotenstva). Môže ho spôsobiť kombinácia zdravotných problémov matky, vrátane inzulínovej rezistencie, preeklampsie alebo veľkého plodu.
- Fetálna makrozómia (stav, keď má plod nadmernú hmotnosť) u dieťaťa súvisí aj so zvýšeným rizikom obezity a cukrovky 2. typu.
- Rozvoj cukrovky u dieťaťa. Tehotenská cukrovka môže spôsobiť aj dlhodobé komplikácie. Výskum naznačuje, že deti matiek, u ktorých sa vyskytla, majú dvakrát vyššiu pravdepodobnosť vzniku diabetes mellitus 1. typu.

Dobrá správa: pri správnej kontrole hladiny cukru sa väčšine rizík dá predísť.
Strava pri tehotenskej cukrovke
Správna výživa je základom liečby tehotenskej cukrovky. Diéta pri gestačnom diabete musí reflektovať potreby energie nielen matky, ale aj rastúceho dieťaťa. V žiadnom prípade nesmie viesť k hladovaniu a vynechávaniu jedál. Pre presnú kontrolu je zo začiatku potrebné si pripravované suroviny vážiť na kuchynskej váhe a mať predstavu o obsahu sacharidov v jednotlivých jedlách. Diabetická diéta sa nielen u budúcich rodičiek nastavuje individuálne. Základnými kritériami sú BMI pred tehotenstvom, fyzická aktivita, hmotnostný prírastok ženy a glykemická odozva.
Pri tehotenskej cukrovke je vhodná pestrá racionálna strava s ideálnym trojpomerom živín a s uprednostňovaním čerstvých, kvalitných a minimálne spracovaných potravín. Redukčné diéty v tomto období nie sú vhodné s ohľadom na rastúci plod a zvyšujúcu sa potrebu prijímanej energie.
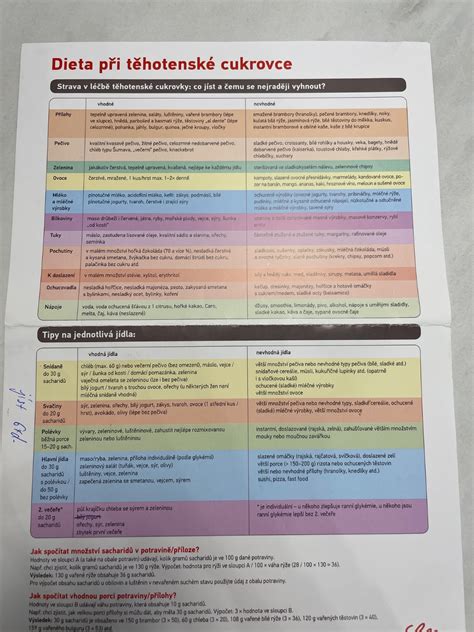
Odporúčané potraviny:
- Fazuľa, šošovica
- Nízkotučné mliečne výrobky
- Ryby
- Tofu
- Celozrnné potraviny (napr. chlieb, cestoviny)
- Hnedá ryža
- Ovsené vločky
- Zelenina: špargľa, brokolica, kapusta, mrkva, karfiol, zeler, špenát, cuketa, baklažán, paprika
- Avokádo
- Olivový olej
- Orechy
- Bobuľové ovocie (maliny, černice)
- Ovocie (s mierou a vždy v kombinácii s bielkovinami alebo tukmi): jablko, hruška, citrusy (pomaranč, limetka, citrón), kivi.
Čo jesť a ako:
- Jedzte menšie porcie častejšie počas dňa.
- Uprednostnite potraviny s nízkym glykemickým indexom a polysacharidy.
- Zelenina by mala byť rozdelená do 4-5 porcií za deň po 150g.
- Počas dňa je možné zjesť max 150 g nie príliš sladkého ovocia.
- Ovocie nejedzte samotné - dajte si k nemu tuk alebo bielkovinu. Ideálny je napr. tvaroh či oriešky - znížite tak glykemický index ovocia.
- Uprednostňujte čerstvé, kvalitné a minimálne spracované potraviny.
- Celozrnné potraviny sú vhodnou alternatívou.
- Sacharidové prílohy varte tak akurát, nerozvarujte ich. Radšej si dajte viac omáčky a menej špaget, cestovín, ryže, než opačne.
Čo vynechať alebo obmedziť:
- Jednoduché sacharidy (cukor, hroznový cukor, med).
- Vyhnite sa bielemu sladkému pečivu.
- Úplne sa vyhnite údeninám, polotovarom a pokrmom, pri ktorých nepoznáte zloženie.
- Pozor na alternatívy jednoduchých cukrov v produktoch (napr. sacharóza, agávový, karobový, sladový, javorový, cirokový, kukuričný sirup, melasa, všetko čo má v názve cukor, fruktóza, galaktóza, maltóza, maltodextrín, dextróza, fruktozo - glukózový sirup, ovocný džús, karamel, ovocný koncentrát). Ani tie nie sú vhodné.
- Pri konzumácii ovocia je dôležité dodržiavať mieru a kombinovať ho s bielkovinami alebo zdravými tukmi, aby sa spomalilo trávenie a znížilo riziko vysokej glykémie.
- Vyhnite sa sladkým nápojom a priemyselne spracovaným sladkostiam.
- Vyhýbajte sa bielym pečivám, koláčom, sladeným jogurtom.
Nápoje:
- Z nápojov uprednostňujte čistú vodu (možno ochutiť citrónom, mätou, limetkou, lyofilizovaným ovocím).
Rozloženie živín:
Denný príjem kalórií by mal na 40 % pochádzať z komplexných sacharidov, 20 % by mali tvoriť bielkoviny a 25 - 40 % tuky. V tehotenstve sa zvyšuje bazálny metabolizmus o 15-20%. Bielkoviny by mali tvoriť 20-25% denného príjmu energie. Aspoň 50% by mali tvoriť živočíšne bielkoviny. Sacharidy tvoria 50-55% príjmu energie - ženy s gestačným diabetom by nemali prijímať viac ako 200g sacharidov denne. Maximálne 20% môžu tvoriť jednoduché cukry - u tehotných s GD ich možno prijímať iba v ovocí a mliečnych výrobkoch. Odporúčaný príjem vlákniny je aspoň 25-30 g denne. Tuky tvoria 30-35% príjmu energie.
Liečba a manažment
Väčšine žien stačí úprava stravy a životného štýlu. Len malý počet žien potrebuje inzulín. Nebojte sa, injekcie sú bezpečné a neškodia dieťatku.
Doplnkové terapie
Vitamín D: Podľa štúdií vitamín D zlepšuje inzulínovú citlivosť tým, že podporuje funkciu pankreasu a zvyšuje účinnosť inzulínových receptorov, čo pomáha lepšie regulovať hladinu cukru v krvi.
Myo-inozitol: Ide o najrozšírenejšiu biologicky aktívnu formu inozitolu, ktorý patrí k vitamínom skupiny B. Myo-inozitol má kľúčovú úlohu v metabolizme a používa sa na podporu inzulínovej rezistencie.
Magnézium: Dostatočný príjem horčíka, ktorý predstavuje 350 - 400 mg denne, môže znížiť riziko inzulínovej rezistencie. Horčík podporuje správnu funkciu inzulínových receptorov, čím pomáha udržiavať stabilné hladiny glukózy v krvi.
Pred začatím užívania akýchkoľvek vitamínov alebo výživových doplnkov je však dôležité konzultovať to s lekárom.
Fyzická aktivita
Cvičenie zlepšuje inzulínovú citlivosť a pomáha regulovať hladiny cukru v krvi. Pravidelnú fyzickú aktivitu si môžete dopriať aj počas tehotenstva. Skúste napríklad chôdzu, plávanie alebo prenatálnu jógu 30 minút denne.

Sledovanie glykémie
Lekár vám odporučí pravidelne merať si hladinu cukru v krvi pomocou glukomera. Získate tak prehľad, ktoré jedlá vám cukor zvyšujú a ktoré sú bezpečné. Sebakontrola je nevyhnutná pre ženy s tehotenskou cukrovkou.
Dá sa tehotenská cukrovka vyliečiť?
U väčšiny žien gestačný diabetes zmizne krátko po pôrode. Ak sa to nestane a glykémia je stále vysoká, ide o cukrovku 2. typu - to nastane asi v 50 % prípadov.
Po pôrode sa gestačný diabetes vo väčšine prípadov stratí, no riziko vzniku cukrovky 2. typu zostáva vyššie. Preto odporúčame:
- Udržiavať si zdravú hmotnosť.
- Jesť vyvážene.
- Zostať fyzicky aktívna.
- Chodiť na pravidelné kontroly.
Gestačný diabetes: Kde začať s jedlom | Oakdale ObGyn
Tehotenská cukrovka síce prináša výzvy, ale pri správnej kontrole a spolupráci s lekárom sa dá úspešne zvládnuť. Pomôže to zaistiť zdravé tehotenstvo a pôrod.
tags: #jedalny #listok #pri #tehotenskej #cukrovke