Sepsa, známa aj ako otrava krvi, predstavuje závažný a často život ohrozujúci stav, ktorý vzniká ako reakcia organizmu na infekciu. Tento proces sa začína, keď baktérie alebo iné mikroorganizmy preniknú do krvného obehu a spôsobia reťazovú reakciu v podobe zápalových procesov. Hoci sa termín „otrava krvi“ často používa, nejde o doslovný stav otravy, ale o komplexný patofyziologický jav. Sepsa môže prejsť do ťažkých foriem, akými sú septický šok a multiorgánové zlyhanie, ktoré si vyžadujú okamžitú lekársku starostlivosť. Včasná diagnóza a adekvátna liečba sú kľúčové pre záchranu života pacienta. Aby sme pochopili význam tohto ochorenia, je potrebné venovať pozornosť jeho príčinám, príznakom a priebehu.
Čo je to sepsa?
Sepsa je zložitá klinická diagnóza, ktorá vzniká ako dôsledok závažnej infekcie a neprimeranej reakcie imunitného systému. Ide o stav, kedy infekcia vyvolá sériu zápalových procesov, ktoré postihujú celý organizmus. Táto nekontrolovaná odpoveď môže spôsobiť poškodenie tkanív a orgánov, čo následne vedie k ich zlyhaniu. Dôležité je rozlišovať medzi pojmami „bakterémia“, „septikémia“ a „sepsa“. Zatiaľ čo bakterémia označuje prítomnosť baktérií v krvi, septikémia je spojená s klinickými prejavmi infekcie. Sepsa je najťažšou formou infekčného procesu, pri ktorej dochádza k poruche orgánov v dôsledku závažnej reakcie tela. Tento stav si vyžaduje okamžitý lekársky zásah, pretože môže viesť k septickému šoku a smrti pacienta. Čo robí sepsu mimoriadne závažnou, je jej schopnosť rýchlo postupovať a šíriť sa, čo kladie vysoké nároky na diagnostiku a terapiu.
Sepsa je veľmi nebezpečný stav. úmrtia na jednotkách intenzívnej starostlivosti.
Sepsa, teda otrava krvi, je vážny stav, pri ktorom telo nesprávne reaguje na infekciu. Imunitný systém, v snahe bojovať proti patogénom (napríklad baktériám), spustí nekontrolovaný zápal. Tento zápal však nepoškodzuje len pôvodcu infekcie, ale aj vlastné tkanivá a orgány pacienta. Pokiaľ sa sepsa nelieči včas, môže rýchlo prejsť do septického šoku. Ak dôjde k dramatickému poklesu krvného tlaku, môže tento stav viesť až k úmrtiu. Pokles tlaku, hypotenzia, súvisí v tomto prípade práve so zmenami funkcie obehových orgánov.
Rozhodujúcim mechanizmom, ktorý je zodpovedný za rozvoj sepsy, je masívna aktivácia určitých bielych krviniek po ich kontakte s povrchovými štruktúrami baktérií či plesní. Biele krvinky tvoria látky, cytokíny, čo vedie k aktivácii imunitného systému a tiež krvných doštičiek. To spúšťa univerzálnu zápalovú reakciu, charakterizovanú rozšírením ciev či aktiváciou zrážania krvi. Tento mechanizmus potom vedie k zníženiu tlaku, zníženiu objemu krvi, organizmus nemusí byť schopný kompenzovať tento stav a vzniká tzv. šok.
Sepsu môže vyvolať akýkoľvek typ infekcie, ktorá sa rozšíri z pôvodného miesta do celého tela. Samotná otrava krvi nie je nákazlivá. Zápal pľúc je jednou z najčastejších pôvodcov sepsy. Sepsa sa môže spočiatku podobať na bežnú infekciu, no jej príznaky rýchlo gradujú a zhoršujú sa. Priebeh sepsy môže byť navonok až dramatický. V laboratórnom náleze nachádzame zvýšené množstvo bielych krviniek, zvýšené množstvo niektorých bielkovín, ale tiež znížené množstvo albumínu a zníženú koncentráciu sodíka.
Sepsa u detí je veľmi vážnou komplikáciou a významnou príčinou chorobnosti a úmrtnosti u detí. Je zodpovedná za viac ako 8% všetkých prijatí na detskú jednotku intenzívnej starostlivosti. Rozpoznanie sepsy u detí je však veľmi náročné, nakoľko sa neprejavuje nijak špecificky. Napríklad také horúčky sú u detí pomerne bežné, preto rodičia nemusia spozorovať, že ide o sepsu. Rozvinutie šokového stavu je u detí viditeľné až v jeho neskorších štádiách. Samotná definícia detskej sepsy je podobná, ako u dospelých, neustále ale prebiehajú na túto tému diskusie a hľadá sa konsenzus. Jedným zo záverov je, že septický šok u detí je definovaný ako závažná infekcia vedúca ku kardiovaskulárnej dysfunkcii, vrátane zníženia tlaku krvi.
Hlavnou príčinou novorodeneckej sepsy je prenos patogénov zo ženského urogenitálneho systému na novorodenca a plod. Novorodenci sa môžu nakaziť priamo v maternici alebo počas pôrodu. Typicky novorodeneckú sepsu spôsobujú baktérie ako streptokok, Escherichia coli, stafylokok, hemofilus a listéria, ktoré dieťatko „dostane“ od matky. K ďalším príčinám rozvoja novorodeneckej sepsy však patrí aj prenos patogénov z okolitého prostredia po pôrode. Ohrozené sú tiež predčasne narodené deti, ktoré sú náchylnejšie na infekcie.
Možno by ste to ani nepovedali, no infekcie zubov môžu viesť k sepse - a teda nepriamo aj k zlyhaniu orgánov. Spozornieť treba pri vzniku zubného abscesu. Je to v podstate taká dutinka vyplnená hnisom, ktorá sa postupne zväčšuje, tlačí na okolité štruktúry a spôsobuje opuch i bolesť. Zubný absces sa zvykne chirurgicky odstrániť, aj kvôli hrozbe sepsy. Úmrtnosť na tieto, tzv. odontogénne infekcie, za posledných 70 rokov výrazne klesla.
Meningokokové ochorenia, teda choroby mozgomiešnych obalov, prebiehajú buď ako otrava krvi, hnisavý zápal mozgových obalov alebo ako kombinácia týchto dvoch foriem. Sepsa bez zápalu mozgových obalov je mimoriadne prudká choroba. Vyvolávateľom tejto skupiny ochorení je baktéria Neisseria meningitidis, ktorá má schopnosť aktivovať kaskádu zrážania krvi, čo súvisí aj so samotným priebehom choroby. Typicky sa meningokoková sepsa prejavuje horúčkou, bolesťou brucha, pocitom na vracanie či hnačkou, červenými škvrnkami na koži rúk a nôh. Následne klesá krvný tlak, vedomie však býva zachované.
Meningokoková sepsa je zvlášť nebezpečný typ sepsy, spôsobený baktériou Neisseria meningitidis (meningokok). Táto baktéria môže spôsobiť invazívne meningokokové ochorenie, ktoré zahŕňa meningitídu (zápal mozgových blán) a/alebo meningokokovú sepsu. Pri meningokokovej sepse dochádza k masívnemu šíreniu baktérie a jej toxínov v krvnom obehu, čo vyvoláva rozsiahlu zápalovú reakciu. Tento stav môže viesť k rýchlemu zlyhaniu viacerých orgánov, šokovému stavu a tvorbe drobných krvácaní v koži a slizniciach (tzv. petechie a purpura).
Meningokoková sepsa má vysokú úmrtnosť, ak nie je včas diagnostikovaná a liečená. Pre včasné zvládnutie ochorenia je kľúčové čo najskôr zahájiť antibiotickú liečbu a podporu funkcie zlyhávajúcich orgánov. Prevenciou tohto ochorenia je očkovanie proti meningokokovým séroskupinám (napr. A, B, C, W, Y), ktoré významne znižuje riziko vzniku invazívneho meningokokového ochorenia.
Ako otrava krvi vzniká?
Sepsa vzniká v prípade, že infekcia z akejkoľvek časti tela prenikne do krvného obehu a spustí rozsiahlu zápalovú reakciu. Najčastejšími pôvodcami otravy krvi sú baktérie, ale sepsu môžu spôsobiť aj huby, vírusy alebo parazity. Infekcia, ktorá vedie k sepse, môže pochádzať z rôznych zdrojov, ako sú pľúcne infekcie (napr. pneumónia), infekcie močových ciest, infekcie kože alebo podkožných tkanív, chirurgické rany, alebo dokonca zubné infekcie. Po preniknutí patogénov do krvi sa imunitný systém snaží bojovať proti infekcii, no niekedy táto reakcia vedie k závažným zmenám v krvnom obehu, ako je rozšírenie ciev, pokles krvného tlaku a tvorba mikrozrazenín. Tieto zmeny spôsobujú zhoršenie prívodu kyslíka a živín do orgánov, čo môže vyústiť do multiorgánového zlyhania.
Vyšším rizikom vzniku sepsy sú ohrození pacienti s oslabenou imunitou, deti, staršie osoby, pacienti po operáciách alebo osoby s chronickými ochoreniami, ako je diabetes.
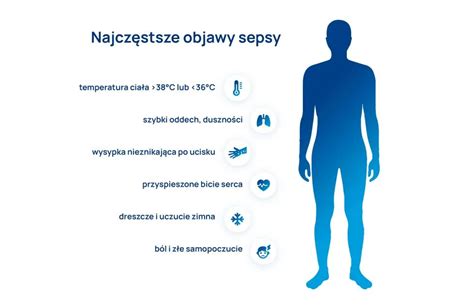
Aké sú príznaky a prejavy sepsy?
Príznaky sepsy sa môžu spočiatku podobať na bežné infekcie, čo často komplikuje včasnú diagnózu. Medzi počiatočné príznaky patrí horúčka, zimnica, zrýchlený tep, zrýchlené dýchanie a pocit úplnej vyčerpanosti. S postupujúcim stavom sa príznaky zhoršujú a zahŕňajú zmätenosť, pokles krvného tlaku, bledú alebo mramorovanú pokožku, zhoršenie produkcie moču a červené alebo purpurové škvrny na koži, ktoré môžu pripomínať podliatiny. V ťažkých prípadoch dochádza k septickému šoku, ktorý sa prejavuje kritickým poklesom krvného tlaku, nedostatkom kyslíka v tkanivách a zlyhaním viacerých orgánov naraz. Ak sa sepsa nelieči, môže rýchlo viesť k smrti.
Aké faktory zvyšujú riziko vzniku otravy krvi?
Riziko vzniku otravy krvi, známej ako sepsa, sa zvyšuje u viacerých skupín ľudí v dôsledku ich zdravotného stavu alebo životných okolností. Najohrozenejší sú starší dospelí nad 65 rokov a deti mladšie ako jeden rok, ktorých imunitný systém je buď oslabený alebo nedostatočne vyvinutý. Podobne sú ohrozené tehotné ženy, ženy po pôrode a osoby, ktoré prekonali sepsu, keďže riziko opakovania je u nich vyššie. Chronické ochorenia, ako diabetes, ochorenia pľúc, rakovina alebo obličkové choroby, zvyšujú náchylnosť na infekcie, ktoré môžu vyústiť do sepsy. Pacienti podstupujúci chemoterapiu na liečbu rakoviny sú obzvlášť zraniteľní, pretože táto liečba ničí nielen rakovinové bunky, ale aj biele krvinky potrebné na boj proti infekciám. Táto strata imunity, známa ako neutropénia, dramaticky zvyšuje pravdepodobnosť vzniku infekcie. Okrem toho sú rizikovou skupinou ľudia s oslabeným imunitným systémom, osoby po prekonaných vážnych ochoreniach, chirurgických zákrokoch alebo hospitalizáciách, kde sú vystavené vyššiemu riziku kontaktu s infekčnými patogénmi.
Aká je inkubačná doba a priebeh otravy krvi?
Inkubačná doba pre otravu krvi, známu ako septikémia, závisí od typu infekcie a druhu patogénu, ktorý ju spôsobuje. Proces začína vstupom baktérií, vírusov alebo húb do krvného obehu, najčastejšie cez otvorené rany, zdravotnícke pomôcky (napr. katétre, ihly) alebo zo zdroja infekcie, ako sú infekcie močových ciest, zápaly pľúc, alebo kožné vredy. Prvé príznaky sa môžu objaviť už za niekoľko hodín až dní po preniknutí patogénov do krvi. Septikémia často začína horúčkou, zimnicou, slabosťou a nadmerným potením, pričom tieto symptómy rýchlo prechádzajú do závažnejších stavov. V prípade, že sa infekcia rozšíri a imunitný systém nezvládne situáciu, môže vyústiť až do sepsy - stavu, pri ktorom imunitná reakcia organizmu spôsobuje poškodenie vlastných tkanív, orgánové zlyhanie a v niektorých prípadoch aj septický šok, čo je život ohrozujúci stav charakterizovaný prudkým poklesom krvného tlaku. Preto je nevyhnutné okamžité lekárske ošetrenie, aby sa zabránilo progresii ochorenia.
Ako sa diagnostikuje sepsa?
Diagnostika sepsy sa zakladá na kombinácii klinických príznakov a laboratórnych testov. Lekár najskôr zhodnotí symptómy pacienta, ako sú horúčka, zimnica, nízky krvný tlak, zrýchlený tep alebo dýchanie. Na potvrdenie diagnózy sa vykonávajú krvné testy, ktoré môžu identifikovať prítomnosť baktérií, vírusov alebo húb v krvi (krvná kultúra). Okrem toho sa sledujú ukazovatele zápalu, ako sú zvýšené hladiny C-reaktívneho proteínu (CRP) alebo prokalcitonínu, ktoré signalizujú aktívny zápalový proces. Na posúdenie rozsahu poškodenia orgánov môžu byť potrebné ďalšie vyšetrenia, ako je vyšetrenie moču, röntgen hrudníka, ultrazvuk alebo CT vyšetrenie. Pri podozrení na konkrétny zdroj infekcie, napríklad absces alebo zápal pľúc, sa vykonávajú špecifické testy na lokalizáciu pôvodcu. Včasná a presná diagnostika je kľúčová, pretože oneskorenie v liečbe môže výrazne zhoršiť prognózu pacienta.
Aké sú možnosti liečby sepsy?
Liečba sepsy vyžaduje okamžitú hospitalizáciu, najčastejšie na jednotke intenzívnej starostlivosti (JIS). Prvým krokom je podávanie širokospektrálnych antibiotík, ktoré sa po identifikácii konkrétneho patogénu nahradia cielenou liečbou. Ak je infekcia spôsobená vírusom alebo hubou, sú potrebné antivirotiká alebo antimykotiká. Kľúčovú úlohu zohráva stabilizácia vitálnych funkcií pacienta - podávanie infúzií na zvýšenie krvného tlaku a zabezpečenie dostatočného prietoku krvi do orgánov. Pri septickom šoku môže byť nutné použitie vazopresorov (látky na zvýšenie krvného tlaku). Ak sa infekcia sústredí na konkrétne miesto (napr. absces), môže byť potrebné chirurgické odstránenie alebo drenáž. Pacienti s ťažkou sepsou môžu potrebovať mechanickú ventiláciu alebo dialýzu na podporu dýchania a funkcie obličiek. Súčasťou liečby je aj sledovanie laboratórnych hodnôt a upravovanie liečby podľa aktuálneho stavu pacienta.
Terapia otravy krvi je komplexná. Pacient býva umiestnený na jednotku intenzívnej starostlivosti. Najprv je dôležité odstránenie primárneho zdroja infekcie. Ložisko je nutné identifikovať. Liečba antibiotikami sa odvíja od mikrobiologického rozboru vzoriek - hnisu, moču, výpotku, mozgomiešneho moku a podobne. Tiež je nutná dostatočná hydratácia a výživa pacienta. Ďalšie liečiviny podávajú lekári v závislosti od celkového zdravotného stavu s ohľadom na intenzívny monitoring tlaku krvi, rýchlosti akcie srdca a telesnej teploty. Môžu sa podať lieky na zmiernenie sepsou navodených cievnych zmien, tiež na potlačenie imunitnej odpovede organizmu.
Sepsa a septický šok, animácia.
Je možná liečba pečene, obličiek a sleziny pri sepse?
Akútne zlyhanie pečene je stav, pri ktorom tento orgán nemôže vykonávať svoje hlavné funkcie, teda odstraňovanie toxínov z organizmu a tvorbu bielkovín. Stav sa rozvíja niekoľko dní a prejavuje sa súborom typických príznakov. Všetky živiny, ktoré strávime, pred vstupom do obehu prejdú pečeňou, rovnako väčšina liečiv metabolizuje hlavne v pečeni. Preto je tento orgán veľmi náchylný na poškodenie otravami. Prvým krokom diagnostiky je odhalenie, že pečeň zlyháva. Možno to zistiť po odbere krvi a moču. Následne treba rozoznať príčinu zlyhania pečene. Na to sa využívajú zobrazovacie metódy - sonografia a CT vyšetrenia.
Najväčším nebezpečenstvom sepsy je postupná progresia stavu: mozog, srdce a obličky nedostávajú toľko krvi, koľko by mali. Okrem toho je jednou z vážnych komplikácií atypické zrážanie krvi, kedy vznikajú malé zrazeniny. To poškodzuje a ničí tkanivá. Od toho sa odvíja aj prognóza.
Komplikácie sa však neobmedzujú iba na orgány. Sepsa môže spôsobiť zrážanie krvi vo vnútri ciev (diseminovaná intravaskulárna koagulácia), čo vedie k tvorbe krvných zrazenín a následnému krvácaniu. U pacientov, ktorí prežijú sepsu, môžu pretrvávať dlhodobé následky, ako je zhoršenie kognitívnych schopností, chronická bolesť, únava a slabosť svalov. Tieto následky často znižujú kvalitu života a môžu vyžadovať dlhodobú rehabilitáciu.
Medzi najzávažnejšie komplikácie patrí septický šok, ktorý nastáva pri poklese krvného tlaku na nebezpečne nízke hodnoty, čo ohrozuje prekrvenie životne dôležitých orgánov. To môže spôsobiť zlyhanie viacerých orgánov, vrátane srdca, obličiek, pečene a pľúc. Ďalšou častou komplikáciou je akútne poškodenie obličiek, ktoré môže viesť k potrebe dialýzy. Poškodenie pľúc môže spôsobiť syndróm akútnej respiračnej tiesne (ARDS), čo je stav, pri ktorom pľúca nemôžu efektívne zabezpečiť prívod kyslíka do krvi.
Splenomegália - zväčšená slezina
Splenomegália sa týka stavu, keď sa slezina človeka zväčšuje. Slezina je malý orgán, ktorý produkuje biele krvinky a protilátky a nachádza sa hneď za ľavým hrudným košom. Slezina je malý orgán, ktorý sa nachádza hneď za ľavým hrudným košom. Zväčšená slezina môže byť spôsobená rôznymi faktormi, vrátane infekcií, ochorení pečene a rôznych malignít. Váš lymfatický systém zahŕňa vašu slezinu. to AIDS imunitný systém tým, že ukladá biele krvinky a pomáha pri tvorbe protilátok. Tento orgán sa nachádza pod vaším hrudným košom na ľavej strane tela. Pretože produkuje dva typy bielych krviniek: B bunky a T bunky, slezina je rozhodujúca pri obrane vášho tela proti infekcii. Biele krvinky bojujú proti baktériám a chorobám. Ako už bolo spomenuté, slezina je mäkký a hubovitý orgán, ktorý sa nachádza za ľavými rebrami a pomáha imunitnému systému. Veľkosť orgánu závisí od výšky, hmotnosti a pohlavia jednotlivca. Vykonáva niekoľko základných funkcií, ako je skladovanie červených krviniek a krvných doštičiek, tvorba bielych krviniek a filtrovanie starých a poškodených buniek.
Splenomegália nastáva, keď sa slezina zväčší o viac ako 12 cm na dĺžku a 400 gramov na váhu. Pri masívnej splenomegálii môže byť dĺžka viac ako 20 cm a môže vážiť viac ako jeden kg. Abnormálna veľkosť sleziny ovplyvňuje jej správne fungovanie, čím sa stav stáva život ohrozujúcim problémom.
Vo väčšine prípadov môže fyzické vyšetrenie pomôcť odhaliť zväčšenú slezinu. Ale stav je potvrdený laboratórnymi testami. Niektorí ľudia so zväčšenou slezinou nemajú žiadne príznaky a sú diagnostikovaní len pri bežnej lekárskej prehliadke. Pocit bolesti alebo nepohodlia v ľavej hornej časti brucha, kde sa nachádza slezina, je bežným znakom zväčšenej sleziny. Môžete sa cítiť sýto aj po skonzumovaní malého množstva jedla. Ak vaša slezina tlačí na iné orgány, môže byť ovplyvnený prietok krvi do sleziny. Vaša slezina nemusí byť v dôsledku toho schopná účinne filtrovať krv. Ak sa vaša slezina príliš zväčší, môže začať odstraňovať nadmerné množstvo červených krviniek z vašej krvi. anémia je porucha, ku ktorej dochádza pri nedostatku červených krviniek v tele.
Vo všeobecnosti splenomegália nevykazuje žiadne predchádzajúce indikátory. Niekedy sa slezina dočasne zväčší a po liečbe príčiny ustúpi. Ak pociťujete príznaky zväčšenej sleziny, je dôležité naplánovať si stretnutie so svojím lekárom. Zväčšená slezina je potenciálne život ohrozujúce ochorenie, ktoré núti postihnutých ľudí zdržať sa rôznych aktivít, ktoré môžu spôsobiť problémy. Mali by ste sa vyhnúť účasti na kontaktných športoch, ako je futbal, hokej a basketbal, pretože to môže viesť k prasknutiu sleziny. Zväčšená slezina je nebezpečný stav, ktorý si vyžaduje okamžitú lekársku starostlivosť. Ťažké aktivity môžu pretrhnúť zväčšenú slezinu, čo spôsobí prietok krvi, ktorý môže byť smrteľný.
Riešením je splenektómia alebo odstránenie sleziny. Abnormality v slezine môžu spôsobiť problémy s cirkuláciou počtu bielych krviniek a krvných doštičiek, vďaka čomu je pacient náchylný na viac infekcií a chorôb. U niektorých pacientov môže slezina narásť do dĺžky viac ako 20 cm a hmotnosti 1 kg. Takéto prípady sú známe ako masívna splenomegália. Pacientom s týmto stavom bude slezina narastená cez strednú čiaru na pravú stranu brucha.
Ľudia so zväčšenou slezinou môžu pociťovať mierne nepohodlie v podbrušku, zníženú chuť do jedla a pocit plnosti aj bez jedla. Je to spôsobené tým, že slezina stláča žalúdok. Niektorí ľudia pociťujú únavu a epizódy krvácania a infekcií. Splenomegália narúša každú z vyššie uvedených funkcií. Zväčšená slezina začne filtrovať abnormálne aj normálne červené krvinky. Tým sa znižuje celkový objem buniek vo vašej krvi, čím sa zvyšuje zachytávanie krvných doštičiek. To môže v konečnom dôsledku spôsobiť upchatie sleziny príliš veľkým množstvom krviniek a ovplyvniť jej normálne fungovanie. Niekedy sa veľkosť sleziny zväčšuje viac ako jej potenciálne zásobovanie krvou.
Bežne sa splenomegália zistí pri všeobecnom fyzickom vyšetrení, pretože nespôsobuje žiadne príznaky. Na identifikáciu základnej príčiny lekári zvyčajne odporúčajú krvné testy a zobrazovanie. Liečba sa zameriava predovšetkým na liečbu príčiny. Splenomegáliu možno ľahko zameniť s „hypersplenizmom“. Termín označuje hyperaktívnu funkciu sleziny akejkoľvek veľkosti.
Je to veľmi mäkký orgán, vďaka čomu je náchylnejší na traumatické poškodenie. Možnosť sa zvyšuje pri splenomegálii. Rutinné fyzické vyšetrenie brucha zvyčajne odhalí splenomegáliu. Zvyčajne slezinu lekár pri vyšetrení nedokáže nahmatať, pokiaľ nie ste veľmi štíhli. Ak áno, nie je sa čoho obávať, pretože môže byť stále zdravé a normálnej veľkosti.
- Krvné testy: CBC sa robí ako primárny test.
- CT Scan a ultrasonografia: Môže pomôcť zmerať presnú veľkosť pomocou pokročilého zobrazovania.
Ak nie je možné zistiť príčinu, odporúča sa chirurgické odstránenie. Liečba sa vykonáva liečbou príčiny. V prípade, že príčinu nebolo možné zistiť, váš lekár vám navrhne počkať a sledovať. Váš lekár môže odporučiť splenektómiu (chirurgické odstránenie sleziny), ak sa vyskytne nejaká závažná komplikácia alebo ak je príčina dlho neznáma.
Splenektómia zvyčajne nasleduje po dočasnej leukocytóze (zvýšenie počtu bielych krviniek v krvi). Ide o fyziologickú reakciu na odstránenie sleziny. Keďže splenektómia môže spôsobiť vážne a niekedy život ohrozujúce infekcie, niekedy sa môže použiť radiačná liečba sleziny na jej zmenšenie a zmiernenie príznakov.
Mierne rozdiely vo veľkosti sleziny sú časté a netreba sa ich obávať. Ak však máte pocit, že je vaša slezina zväčšená alebo ak máte problémy s orgánmi, mali by ste čo najskôr kontaktovať lekára. Slezina môže byť odstránená v závažných prípadoch poruchy sleziny. Zvyčajne sa prejavuje bez príznakov. Nie vždy však bolesť alebo plnosť v ľavej hornej časti brucha, ktorá sa môže rozšíriť do ľavého ramena, nie je nezvyčajná. V závislosti od dôvodu zväčšenej sleziny sa môže vyliečiť alebo sa pravdepodobne vráti do svojej normálnej veľkosti, keď sa základný stav uzdraví.
Všeobecne je veľkosť sleziny (časť lymfatického systému) u dospelého človeka približne 3 palce široká, 5 palcov dlhá a 1.5 palca hrubá. Váži asi 6 uncí. Slezina je orgán veľkosti päste v ľavej hornej časti brucha, vedľa žalúdka a za ľavými rebrami. Je dôležitou súčasťou imunitného systému, ale dá sa žiť aj bez nej. Je to vďaka pečeni, ktorá môže prevziať mnohé funkcie, ktoré pôvodne robila slezina. Prečo je to dôležité? Slezina má niekoľko dôležitých funkcií. Bojuje proti choroboplodným zárodkom v krvi. Tvorí a ukladá biele krvinky bojujúce proti infekcii. Zároveň reguluje hladinu krviniek, filtruje krv a odstraňuje všetky staré alebo poškodené červené krvinky. Slezina reguluje aj tvorbu krvných doštičiek, ktoré sú nevyhnutné pre zrážanie krvi, a uchováva ich.
Ak slezina nefunguje správne, môže sa stať, že začne odstraňovať zdravé krvinky. To vedie k anémii zo zníženého počtu červených krviniek, k zvýšenému riziku infekcie kvôli nižšiemu počtu bielych krviniek alebo k tvorbe podliatin či ku krvácaniu.
Áno a pri niektorých problémoch skutočne aj bolí. Bolesť sleziny sa zvyčajne prejavuje ako bolesť za ľavými rebrami. Slezina sa môže poškodiť alebo prasknúť po zranení. Napríklad po údere do brucha, ale často sa to stáva aj pri autonehodách, športových „haváriách“ alebo zlomeninách rebier. Nie je zriedkavé, že po infekcii alebo úraze slezina opuchne. Zväčšená slezina vzniká aj v dôsledku iných zdravotných problémov, ako sú cirhóza pečene, leukémia alebo reumatoidná artritída. K tomuto stavu môže viesť aj rakovina a ochorenia krvi a/alebo lymfatického systému. Niekedy rastie aj vtedy, keď sa hromadí absces (ložisko hnisu) alebo sa vyvinie cysta (neškodný nádor).
Zväčšená slezina sa nie vždy prejaví príznakmi. Lekári zistia, či je slezina zväčšená, často už pri prehmataní brucha. Diagnózu potvrdí krvný test, ultrazvukové, CT alebo MRI vyšetrenie brucha. Ak vám potvrdia diagnózu zväčšenej sleziny, liečba zahŕňa liečbu primárneho ochorenia, ktoré k tomuto stavu viedlo. Zvyčajne nie je potrebné odstrániť slezinu.
Tieto výrazy označujú slezinu, ktorá sa nadmerne snaží plniť svoju funkciu, a to až tak, že poškodzuje zloženie krvi. Predčasne filtruje červené krvinky, aj keď sú v poriadku a mali by ešte kolovať v krvi. Stav, keď v krvnom obehu nie je dostatok krvných doštičiek. Často preto, že sa slezina pokúša zadržať väčšinu z nich. Výsledkom je zlé zrážanie krvi, vznik modrín či charakteristických červených bodiek - petéchií.
Ak slezina nefunguje správne alebo je poškodená či chorá a nedá sa liečiť, lekári rozhodnú o jej odstránení. Táto operácia sa odborne nazýva splenektómia. Pri odstránení časti sleziny hovoríme o čiastočnej splenektómii. Odstránenie sleziny oslabuje imunitný systém, čo zvyšuje pravdepodobnosť infekcie, preto dostanete od lekárov ďalšie odporúčania, vrátane očkovaní a životosprávy. V konečnom dôsledku však aj človek bez sleziny môže žiť úplne bežným životom, len to chce viac disciplíny a opatrnosti.
Tkanivo sleziny má úžasnú regeneračnú schopnosť. Pri úraze sa čiastočky sleziny môžu uchytiť v dutine brušnej a zo zachyteného tkaniva môže narásť akoby „náhradná slezina“. Reálna funkčnosť takejto sleziny zatiaľ nebola dokázaná. Približne 20 až 30 percent populácie má popri hlavnej tzv. prídavnú (akcesórnu) slezinu. V prípade úrazu alebo nutnosti odstránenia hlavnej sleziny môže táto akcesórna slezina čiastočne nahradiť funkciu pôvodnej.
Otravy a ich dôsledky
Pri podozrení na otravu je vždy dobré priniesť na vyšetrenie aj pravdepodobný zdroj otravy (huby, obal z liekov a podobne).
Pri otrave muchotrávkou prvá pomoc spočíva v podávaní tekutín, najlepšie minerálnej vody či čistej vody, nikdy však nie mlieka a alkoholu. Pacient môže užiť aj veľké množstvo živočíšneho uhlia, až v dávke 1 g na 1 kg váhy po 4 hodinách. To znamená, že človek s hmotnosťou 70 kilogramov užije 70 g uhlia každé 4 hodiny.
Lekárska pomoc závisí od času, ktorý uplynul od požitia huby. Do 24 hodín je možné pomocou dialýzy odstrániť zvyšné toxíny z krvi. Vždy sa však pristupuje k výplachu žalúdka a čriev a k masívnej antibiotickej terapii, pretože niektoré baktérie v čreve po hnačkách môžu násobiť účinok amatoxínov.
Pri otrave Paralenom je nutné podať antidótum - protijed. Je ním acetylcysteín C, látka bežne prítomná v liekoch proti kašľu. Pacientovi ju podajú počas hospitalizácie v podobe infúzie.
V prípade vírusovej hepatitídy sa môžu podávať špeciálne liečivá, ktoré spomaľujú vírusovú infekciu.
Prevencia
Človek nesmie zbierať huby, pri ktorých si nie je stopercentne istý ich príslušnosťou. Nesmie sa experimentovať ani s ich úpravou, muchotrávka zelená je jedovatá v akomkoľvek stave.
Kto sa pohybuje v prostredí, kde je v kontakte s krvou, napríklad pri výkone zdravotníckeho povolania, mal by sa dať pravidelne preočkovať proti hepatitíde A a B.
Prevencia sepsy zahŕňa opatrenia zamerané na zníženie rizika infekcií a na ich včasné odhalenie a liečbu. Kľúčovým prvkom prevencie je dodržiavanie základných hygienických návykov, ako je pravidelné umývanie rúk, bezpečná príprava jedla a starostlivosť o rany. Významným preventívnym opatrením je aj zabezpečenie očkovania podľa odporúčaní zdravotníckych autorít, čo pomáha predchádzať infekciám spôsobeným vírusmi a baktériami, ktoré môžu viesť k sepse.
V nemocničnom prostredí je dôležité dodržiavať prísne pravidlá na prevenciu infekcií, ako je sterilizácia nástrojov a správne používanie katétrov a iných zdravotníckych pomôcok. Zdravotníci by mali tiež používať antibiotiká zodpovedne, aby sa zabránilo rozvoju antibiotickej rezistencie, ktorá komplikuje liečbu infekcií.
Na komunitnej úrovni sú dôležité opatrenia, ako je zlepšenie hygieny vody a sanitácie, čo významne prispieva k zníženiu výskytu infekcií v menej rozvinutých oblastiach. Pre novorodencov je odporúčané dojčenie, ktoré podporuje imunitu a znižuje riziko infekcií. Včasná diagnostika a rýchle nasadenie liečby infekcií, napríklad antibiotikami alebo antivirotikami, sú kľúčové na prevenciu progresie infekcie do sepsy. Pre efektívnu prevenciu je potrebná spolupráca medzi jednotlivcami, zdravotníckymi zariadeniami a verejným zdravotníctvom.
Imunitný systém zohráva kľúčovú úlohu v prevencii sepsy tým, že zabezpečuje rovnováhu medzi adekvátnou obrannou reakciou proti patogénom a prevenciou nadmerných zápalových reakcií či imunosupresie, ktoré sú charakteristické pre sepsu. Správne fungovanie imunitného systému môže zabrániť rozvoju sepsy tým, že efektívne eliminuje infekčné agensy a zároveň reguluje zápalové procesy, aby nedošlo k poškodeniu vlastných tkanív.
Jedným z mechanizmov, ktorý prispieva k tejto rovnováhe, je tzv. "trénovaná imunita". Tento proces umožňuje vrodeným imunitným bunkám, ako sú makrofágy a dendritické bunky, vytvárať pamäťové odpovede, ktoré zvyšujú ich schopnosť rýchlo a účinne reagovať na opakovanú expozíciu patogénom. Trénovaná imunita zahŕňa metabolické a epigenetické preprogramovanie týchto buniek, čo vedie k zvýšenej odolnosti voči infekciám a znižuje riziko rozvoja sepsy.
Okrem toho, niektoré štúdie naznačujú, že suplementácia vitamínu D môže mať pozitívny vplyv na imunitný systém a jeho schopnosť bojovať proti infekciám. Vitamín D ovplyvňuje syntézu antimikrobiálnych peptidov, ako je katelicidín, ktorý má schopnosť ničiť široké spektrum patogénov. Týmto spôsobom môže vitamín D prispieť k posilneniu imunitnej odpovede a potenciálne znížiť riziko sepsy.
Celkovo je udržiavanie zdravej a vyváženej imunitnej odpovede kľúčové pre prevenciu sepsy. Mechanizmy ako trénovaná imunita a podpora imunitného systému prostredníctvom vhodnej výživy a suplementácie môžu zohrávať významnú rolu v znižovaní rizika tejto život ohrozujúcej komplikácie.
