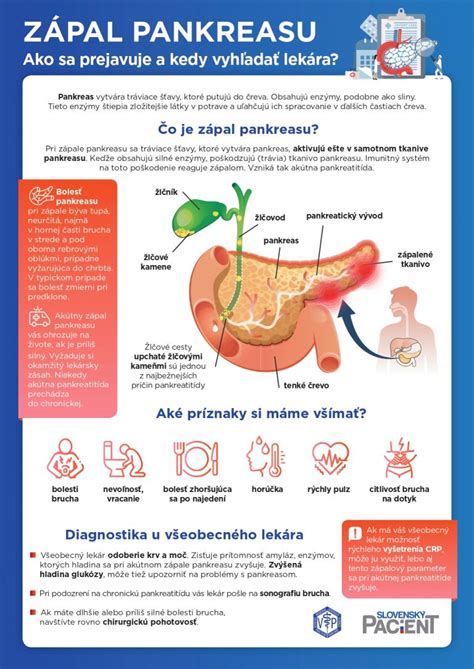
Pankreas, známy aj ako podžalúdková žľaza, je kľúčovým orgánom tráviaceho a endokrinného systému. Nachádza sa za žalúdkom a produkuje tráviace enzýmy a hormóny, ktoré sú nevyhnutné pre správne trávenie a reguláciu hladiny cukru v krvi. Ochorenia pankreasu, najmä zápal pankreasu (pankreatitída), môžu viesť k vážnym zdravotným problémom.
Pankreatitída je zápalové ochorenie pankreasu. Hlavnými príčinami jej vzniku sú nadmerná konzumácia alkoholu, akútne otravy a infekcie. Tento orgán má dĺžku 18 až 25 centimetrov a leží v hornej časti brušnej dutiny za žalúdkom. Pankreas má dve hlavné funkcie: exokrinnú funkciu, ktorá pomáha pri trávení potravy, a endokrinnú funkciu, ktorá reguluje koncentrácie cukru v krvi.
Pri poškodení pankreasu, napríklad v prípade pankreatitídy, sa môže objaviť narušené trávenie, najmä tukov. Stolica môže byť bledá, mastná a lesklá, obsahujúca nestrávené zvyšky potravy. Taktiež je narušené vyrovnávanie hladiny glykémie v krvi, čo je nebezpečné najmä pre pacientov trpiacich cukrovkou.
Rozlíšenie pankreatitídy a jej príznakov
Rozlišujeme akútnu a chronickú pankreatitídu.
Akútna pankreatitída
Príznaky akútnej pankreatitídy sú:
- Silná bodavá bolesť brucha.
- Nevoľnosť a vracanie.
- Zápcha.
- Zvýšená telesná teplota.
- Výrazná celková slabosť a intoxikácia.
Pri akútnej pankreatitíde sa pankreatické enzýmy uvoľňujú predčasne, čo vedie k samoprežieraniu pankreatického tkaniva, zhoršeniu zápalu a intoxikácii.
Chronická pankreatitída
Chronická pankreatitída spôsobuje nedostatok pankreatických enzýmov a spomaľuje trávenie potravy. Príznaky chronickej pankreatitídy sú:
- Tupá bolesť v ľavej subkostálnej oblasti.
- Pocit ťažkosti brucha, ktorý sa zvyšuje po konzumácii mastných jedál.
- Hnačka s nestráveným jedlom v stolici.
Poškodenie endokrinných buniek pankreasu pri chronickej pankreatitíde môže viesť k vzniku cukrovky 2. typu.
Diagnostika a liečba
Na prevenciu, diagnostiku a liečbu pankreatitídy sa špecializujú gastroenterológovia a chirurgovia. Na diagnostiku zápalu pankreasu vám lekár môže predpísať vyšetrenie stolice a krvi, ultrazvuk brušnej dutiny a gastroskopiu.
Liečba akútnej pankreatitídy zahŕňa intenzívnu hydratáciu, orgánovú podporu, úpravu minerálového rozvratu, prevenciu atónie žalúdka a čriev, tlmenie bolesti, ERCP, antibiotickú terapiu, chirurgickú liečbu a výživu. Výživa pri akútnej pankreatitíde je vysoko individualizovaná a hrá zásadnú úlohu v terapii.
Pri akútnej pankreatitíde spočíva diéta v obmedzení príjmu potravín. V prvých 1-3 dňoch, ak je ochorenie závažné, môže lekár odporučiť hladovku. V ľahších prípadoch je potrebné dodržiavať prísnu diétu, pri ktorej je dovolené konzumovať len slabý nesladený čaj a ovsené vločky s vodou. Pri rozšírení jedálnička po záchvate akútnej pankreatitídy sa v prvom rade podávajú rôzne obilniny a kaše varené na vode bez oleja. Po 2-3 dňoch možno zoznam potravín rozšíriť o netučné mliečne výrobky a tepelne upravenú zeleninu a ovocie.
Ak sa objavia príznaky exacerbácie chronickej pankreatitídy, je potrebné sa objednať na vyšetrenie ku gastroenterológovi. Okrem enzýmov a liekov proti bolesti vám lekár predpíše diétu. Diéta pri chronickej pankreatitíde umožňuje konzumáciu všetkých druhov a skupín potravín, ale len netučné.
Pravidlá diéty pri chronickej pankreatitíde zahŕňajú:
- Malé porcie jedál 5 až 6krát denne.
- Zdravé spôsoby prípravy jedál (varenie, dusenie).
- Úplné vyhýbanie sa alkoholickým nápojom.
- Konzumácia jedál pri optimálnej teplote (vyhýbanie sa studeným a príliš horúcim jedlám).
- Vylúčenie nadmerného množstva tukov zo stravy.
Pri diabetickej pankreatitíde je potrebné obmedziť aj ovocie s najvyšším obsahom cukru (hurmikaki, hrozno).
Diéta pri pankreatitíde: Čo jesť a čomu sa vyhnúť
Je dokázané, že diéta má lepší terapeutický účinok ako hladovanie a prispieva k rýchlejšiemu zotaveniu. Diéta pri pankreatitíde by mala byť nízkotučná a mala by obsahovať veľa bielkovinových výrobkov (mäso, ryby, tvaroh). Jedálniček by mal obsahovať aj ovocie a zeleninu.
Pri pankreatitíde môžete potraviny variť, dusiť, piecť a tiež pripravovať na pare. Vyhnite sa vyprážaniu, údeniu a fritovaniu.
Pri pankreatitíde je dovolené:
- Kaše (obilniny a zrná).
- Mäso a ryby s nízkym obsahom tuku.
- Mliečne výrobky s nízkym obsahom tuku.
- Rastlinné (slnečnicový, ľanový) a živočíšne (maslový) oleje v malom množstve.
- Zelenina a ovocie.
Pri pankreatitíde je zakázané:
- Mastné mäso.
- Klobásy.
- Citrusové plody (niektorým pacientom môžu spôsobovať ťažkosti).
- Alkohol.
- Káva a silný čaj.
- Vyprážané, údené a fritované jedlá.
- Potraviny s vysokým obsahom tuku (tučné mäso, klobásy, údeniny, syry, tučné mliečne výrobky, plnotučné mlieko, rýchle občerstvenie).
- Sladkosti, múčne výrobky, torty a zákusky.
- Koreniny, dochucovadlá (čierne korenie, červená paprika, horčica, bujóny, vegeta, nadmerné množstvo soli).
- Nadúvavá zelenina (kel, kapusta, strukoviny, cibuľa, cesnak).
- Niektoré druhy ovocia (maliny, jahody, čučoriedky, hrozno).
- Plnotučné mliečne výrobky (smotana, šľahačka, plnotučné jogurty, plnotučné syry).
Mlieko, kefír a tvaroh pri pankreatitíde: Tvaroh je pri pankreatitíde povolený, ale len nízkotučný a bez pridania kyslej smotany alebo cukru. Kefír sa odporúča konzumovať ako posledné jedlo pred spaním. Odstredené mlieko sa môže piť len vtedy, ak je organizmom dostatočne tolerované.
Banány pri pankreatitíde: Banány sa môžu jesť v ktoromkoľvek štádiu ochorenia okrem prípadov, kedy je pankreas vážne zapálený. Pri zápale pankreasu by sa malo uprednostniť ovocie stredne zrelé, zelené a prezreté ovocie je lepšie zo stravy vylúčiť.
Med pri pankreatitíde by sa mal obmedziť na 1-2 čajové lyžičky denne. Maslo by sa tiež malo vylúčiť z jedálnička, pretože obsahuje tuk a vyžaduje zvýšenú činnosť pankreasu.
Káva a pankreas: Aj keď niektoré štúdie naznačujú, že umiernená konzumácia môže mať priaznivé účinky, pri akútnej alebo chronickej pankreatitíde je vhodné kávu konzultovať s lekárom, pretože kofeín môže stimulovať vylučovanie tráviacich enzýmov pankreasu.
Bylinky podporujúce činnosť pankreasu: Medzi bylinky, ktoré môžu pomôcť, patria: nálev z púpavy, žihľava, lastovičník, koreň sladkého drievka, skorocel, pestrec mariánsky, rozmarín a šalvia.
Je dôležité si uvedomiť, že tieto informácie sú len orientačné a v prípade zdravotných problémov je vždy potrebné poradiť sa s lekárom.
Pre vaše pohodlie prinášame tabuľku ako názornú ilustráciu. V prípade potreby si ju môžete uložiť alebo poslať svojim známym.
| Pri pankreatitíde je dovolené | Pri pankreatitíde je zakázané |
|---|---|
| Kaše (obilniny a zrná) | Mastné mäso |
| Mäso a ryby s nízkym obsahom tuku | Klobásy |
| Mliečne výrobky s nízkym obsahom tuku | Rastlinné (slnečnicový, ľanový) a živočíšne (maslový) oleje (v malom množstve) |
| Zelenina a ovocie | Citrusové plody |
| Varené vajíčka a omelety | Vyprážané, údené a fritované jedlá |
| Nízkotučný tvaroh | Alkohol, káva, silný čaj |
| Kefír (ako posledné jedlo pred spaním) | Sladkosti, múčne výrobky, torty, zákusky |
| Odstredené mlieko (ak je tolerované) | Koreniny, dochucovadlá, nadúvavá zelenina |
| Banány (stredne zrelé) | Plnotučné mliečne výrobky |
Každodenný jedálniček pri pankreatitíde by mal obsahovať dostatok energie a živín (bielkovín, vitamínov a minerálov). Strava by mala byť ľahko stráviteľná a mechanicky aj chemicky šetriaca.
Pri správnych stravovacích návykoch sú ataky bolestí a komplikácií možné, no držia sa na minime. Pravidelné cvičenie, obmedzenie stresu a zanechanie fajčenia sú tiež dôležité faktory pre zdravie pankreasu.
Pankreatitída sužuje vysoké percento pacientov a spôsobuje rôzne ťažkosti vrátane bolesti, ktoré sa bez liekov a prísnej diéty nedajú zvládnuť. Správne stravovanie a prísne diétne obmedzenia sú dôležité hlavne v akútnej fáze ochorenia.
Vyskúšajte 3-dňovú diétu pre zdravý pankreas:
- Deň 1: Raňajky: kaizerka s maslom a medom. Desiata: jablko. Obed: slepačí vývar s koreňovou zeleninou, sviečkovica s višňovou omáčkou a varenými zemiakmi s pažítkou. Olovrant: šalát z rajčín, zo špenátových listov a ovčieho syra preliaty olivovým olejom. Večera: penne s cottage syrom a parmezánom, bylinkové pesto.
- Deň 2: Raňajky: jogurt s nakrájanou broskyňou. Desiata: hrianka opražená na sucho s plátkom eidamu. Obed: rascová mliečna polievka, dusené kuracie prsia s marhuľami, ryža s bylinkovým maslom, hlávkový šalát. Olovrant: puding s nakrájaným ovocím a so škoricou. Večera: kapor dusený na šalvii a rozmaríne, šalát z blanšírovanej koreňovej zeleniny.
- Deň 3: Raňajky: knäckebrot s tvarohovou nátierkou a nasekanou pažítkou, acidofilné mlieko. Desiata: banán. Obed: rajčinová polievka, dusené bravčové stehno so zelerovým pyré s kôprom. Olovrant: biela žemľa s maslom a višňovým džemom. Večera: králik dusený v zeleninovom vývare, hranolčeky z tekvice hokkaido s petržlenovou vňaťou a tymianom.
Tieto recepty sú len príkladom a je dôležité prispôsobiť stravu individuálnym potrebám a tolerancii.
Zdravé možnosti potravín pre pankreatitídu
Dodržiavanie diéty č. 4 s obmedzením tukov je základom pri liečbe pankreatitídy. Odporúča sa siahnuť po ľahko stráviteľných výrobkoch, ako aj po výživových doplnkoch s vitamínmi a bylinkách, ktoré podporujú činnosť pankreasu.
Pri ochoreniach pankreasu je v prvom rade zhoršené trávenie tukov. O poruche svedčí aj stolica, ktorá je bledá, mastná a lesklá. Taktiež je narušené vyrovnávanie hladiny glykémie v krvi.
Pankreas má v tele dve mimoriadne dôležité funkcie: poskytuje enzýmy na trávenie sacharidov, cukrov a tukov, a produkuje inzulín na reguláciu hladiny cukru v krvi.
Chorý pankreas často nevyvoláva žiadne príznaky a prvé príznaky sa ľahko zamenia za iné ochorenia. Problémy s pankreasom nespôsobujú závažné príznaky, preto sa oplatí absolvovať pravidelné vyšetrenia.
Pri akútnej pankreatitíde sa vyskytuje náhla silná bolesť v podbrušku, rýchly pulz a vysoký krvný tlak. Pacient musí byť hospitalizovaný v nemocnici na pozorovanie. Chronická pankreatitída je charakterizovaná bolesťou brucha, ktorá sa objavuje približne 30 minút po jedle.
Je dôležité vedieť, ktoré potraviny sú vhodné a ktoré naopak môžu stav zhoršiť. Nevhodné potraviny zahŕňajú čiernu kávu, alkohol, chladené a sýtené nápoje, ostré koreniny, ostré syry, kakao, čokoládu, konzervy, nadúvavú zeleninu, niektoré druhy ovocia a orechy, mastné mäso a ryby, údeniny, plnotučné mliečne výrobky, majonézy a rôzne druhy omáčok.
Vhodné potraviny zahŕňajú obilninové, ryžové a zeleninové polievky, chudé mäso (teľacie, kuracie, hovädzie), sladkovodné ryby, jemné mäsové výrobky, vajcia (v malom množstve), zemiaky, ryžu, cestoviny, dvoj- až trojdňové pečivo, jablká, citrusy, banány, kompóty z menej sladkého ovocia, hlávkový šalát, špenát, koreňovú zeleninu, cviklu, tekvicu, bylinkové čaje a bielu kávu.

Diéta pri pankreatitíde je zameraná na konzumáciu zdravých biopotravín, ktoré podporujú jeho funkciu. Vyvarujte sa presladeným a taktiež presoleným pokrmom, sladkostiam, chlebu, zemiakom, káve a alkoholu. Zabudnite na vyprážané, korenené, údené pokrmy. Vhodné sú minerálne vody ale bez „bubliniek“ (neperlivé).
Pohyb je naozaj super. Pomáha s udržaním zdravých svalov, kĺbov, šliach, väzov, znižuje riziko ochorení srdca, mozgu a mnohých ďalších sústav a pomáha ti zbavovať sa negatívnych dôsledkov stresu. Pravidelná fyzická aktivita zlepšuje citlivosť na inzulín, pomáha udržiavať zdravú telesnú hmotnosť, podporuje trávenie a metabolizmus, zlepšuje cirkuláciu krvi a znižuje stres a zápal.
Pri zápale pankreasu sa odporúča ľahko stráviteľná šetriaca strava, úplná abstinencia od alkoholu, zanechanie fajčenia, zníženie príjmu tukov a obmedzenie potravín, ktoré dráždia zažívací trakt.
Zameriavame sa na šetrné úpravy pri príprave jedla a malé množstvo tuku pridávame až do hotového pokrmu. Dôležité je dbať aj na dostatočný príjem bielkovín a pravidelnú stravu rozdelenú do menších, ale častejších dávok.
tags: #bublanina #na #pankreasovu #dietu