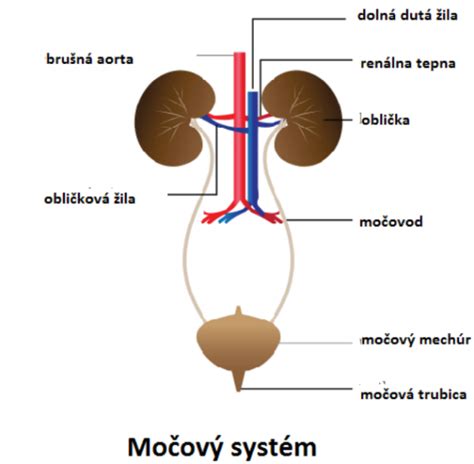
Infekcie močových ciest sú veľmi časté a trpia nimi spravidla viac ženy ako muži, no ani deti, či starší dospelí, nie sú výnimkou. Zápal môže byť lokalizovaný v dolných alebo horných močových cestách. Pri zasiahnutí dolných močových ciest ide o zápal močového mechúra (cystitíde) alebo o zápal močovej trubice (uretritíde). Uretritída je zdravotný stav charakterizovaný zápalom močovej trubice, trubice, ktorá odvádza moč z močového mechúra von z tela. Tento stav môže postihnúť mužov aj ženy, hoci príčiny a príznaky sa môžu medzi pohlaviami líšiť. Uretritída je významná nielen kvôli svojim nepríjemným príznakom, ale aj kvôli tomu, že ak sa nelieči, môže viesť k vážnejším zdravotným problémom. Uretritída je definovaná ako zápal močovej trubice, ktorý môže byť spôsobený infekciami, dráždivými látkami alebo inými základnými zdravotnými problémami. Močová trubica slúži ako priechod pre moč a u mužov aj pre spermie. Keď sa táto trubica zapáli, môže to viesť k rôznym príznakom vrátane bolesti, pálenia pri močení a zvýšeného nutkania na močenie.
Herpes je vírusové ochorenie spôsobené herpes vírusom, ktorý môže zasiahnuť kožu, pohlavné orgány, ústa, oči a nervový systém. Herpes je vírusové ochorenie, ktoré môže postihnúť kožu, sliznice pohlavných orgánov, ústa, oči a nervový systém. Pri podozrení na ochorenie je potrebná konzultácia s odborníkom na infekčné ochorenia. Existuje cca 100 druhov herpesov, z ktorých 8 môže infikovať ľudské telo. Herpes vyzerá ako zapálená koža pokrytá pľuzgiermi naplnenými tekutinou.
HSV môže tiež spôsobiť opuch a zápal močovej trubice, vagíny, maternice, krčka maternice a konečníka. Pri herpese na ďasnách a jazyku lekár odoberie ster zo sliznice ústnej dutiny, na genitálny herpes - z krčka maternice a vagíny (u žien) a močovej trubice (u mužov).
Pálenie pri močení, bolesti v podbrušku a neustála potreba vyprázdňovania močového mechúra môžu signalizovať zápal močových ciest. Zápal močových ciest patrí medzi najčastejšie infekcie, s ktorými sa stretávajú najmä ženy. Ide o ochorenie bakteriálneho pôvodu, pričom v drvivej väčšine prípadov ho spôsobuje baktéria Escherichia coli, ktorá sa prirodzene nachádza v črevách. Rozlišujeme infekcie dolných močových ciest (zápal močovej rúry a zápal močového mechúra) a infekcie horných močových ciest, ktoré zasahujú obličky. Zápal močových ciest častejšie postihuje ženy, tehotné ženy, seniorov či pacientov s cukrovkou. Baktérie sa do močových ciest najčastejšie dostanú z konečníka alebo pošvy, čo vysvetľuje, prečo ženy trpia týmito infekciami oveľa častejšie.
Oslabená imunita - po prechladnutí, pri strese alebo v období hormonálnych zmien. Svoje zohráva aj prechladnutie panvovej oblasti, nosenie tesnej syntetickej bielizne, či používanie vaginálnych sprejov alebo výplachov, ktoré narúšajú prirodzené prostredie. Prevencia teda spočíva najmä v správnej hygiene, dostatočnom pitnom režime a posilňovaní imunity.
Príznaky zápalu močových ciest sú často veľmi nepríjemné a objavujú sa náhle. Spočiatku ide o pálenie či rezanie pri močení, ktoré sa postupne zhoršuje. Moč býva zakalený, môže mať nepríjemný zápach a v niektorých prípadoch sa v ňom objaví aj krv. Ak sa infekcia rozšíri z močového mechúra smerom hore, môže postihnúť aj obličky. Vtedy sa pridáva horúčka nad 38 °C, triaška, bolesť v boku, nevoľnosť a vracanie. Moč býva zakalený, zapáchajúci.
Ako sa prenáša herpes?
Herpes sa prenáša priamym kontaktom s pľuzgiermi alebo kožou postihnutou vírusom (napr. bozkávaním, orálnym, vaginálnym alebo análnym sexom). Príčinou herpesu na perách je bozkávanie alebo dotyk kože v blízkosti úst, k infekcii dochádza kontaktom so sliznicami a výtokom z ložísk infekcie (vredy a pľuzgiere). Vírus herpes simplex (HSV) sa môže preniesť kontaktom s infikovanou pokožkou (napríklad trasením rúk). Na rozdiel od baktérií (akými sú chlamýdie), vírus herpesu zostáva aktívny mimo tela dlhšie a môže sa preniesť na inú osobu zdieľaním osobných hygienických potrieb.
Ďalšie možnosti prenosu herpetických vírusov:
- Pohlavný styk (orálny, análny alebo vaginálny). Genitálny herpes u mužov a žien sa prenáša bez ohľadu na použitie bariérových antikoncepčných metód (napríklad kondómov), pretože vírus je obsiahnutý v genitálnych vredoch.
- Zdieľanie osobných hygienických potrieb. Herpes sa môže preniesť cez zubné kefky, balzamy na pery alebo žiletky, ak sa tieto položky dostanú do kontaktu s infikovanými sekrétmi alebo vredmi.
- Pôrod. HSV sa môže preniesť z matky na novorodenca počas prechodu pôrodnými cestami.
- Laktácia. Ak sú na koži v oblasti hrudníka rany a pľuzgiere, dieťa sa môže infikovať počas kŕmenia.
Nebezpečenstvo vírusu herpesu však spočíva v možnosti jeho prenosu na zdravého človeka aj pri absencii aktívnych ložísk infekcie na koži. Genitálny herpes sa neprenáša cez záchodové dosky, posteľnú bielizeň, uteráky, mydlo alebo verejné bazény.
Druhy herpesu
Herpes na tele sa delí na typy, z ktorých každý spôsobuje určité ochorenia, má rôzne lokalizácie (napríklad tvár, pohlavné orgány, ústa) a symptómy. Existuje asi 100 druhov herpesu, z ktorých osem môže infikovať ľudí. Jedným z herpetických vírusov, ktoré niekedy postihujú ľudí, je vírus B. Prenáša sa na človeka uhryznutím infikovanej opice a prenáša sa pozdĺž neurónov do mozgu, čo spôsobuje zápal (encefalitída) alebo poškodenie.
Medzi hlavné typy patria:
- Vírus herpes simplex typu 1 a 2 (HSV-1 a HSV-2)
- Vírus ovčích kiahní
- Cytomegalovírus
- Epstein-Barrov vírus (EBV)
- Vírus herpesu človeka typu 6 a 7 (HHV-6 a HHV-7)
- Vírus Kaposiho sarkómu (HHV-8)
Prehľad typov herpesu, ich charakteristiky, príznaky a možné komplikácie:
| Typ | Charakteristika | Príznaky | Komplikácie |
|---|---|---|---|
| HSV-1 | Spôsobuje rozvoj orálneho herpesu, ktorý sa objavuje na perách, ústach, jazyku a pri stomatitíde (zápal ústnej dutiny). | Bolesť a podráždenie pier, ďasien, slizníc líc, pocit pálenia v ústach, škvrny, vredy, pľuzgiere a rany v ústach. | Zápal očí (konjunktivitída), mozgu (encefalitída) a mozgových blán (meningitída). |
| HSV-2 | Vedie ku genitálnemu herpesu, ktorý postihuje penis, miešok a konečník u mužov a vaginálne steny, pysky ohanbia, krčok maternice a hrádzu u žien. | Začervenanie, bolesť, svrbenie, nepohodlie a pálenie v oblasti genitálií, zväčšenie a opuch inguinálnych lymfatických uzlín. | Viacnásobné relapsy, najmä u ľudí s oslabeným imunitným systémom (napríklad s vírusom ľudskej imunodeficiencie), prenos vírusu na dieťa počas pôrodu. |
| HSV-3 (Varicella Zoster) | Spôsobuje ovčie kiahne (pri počiatočnom vstupe do tela) a pásový opar (keď sa vírus reaktivuje v dôsledku oslabeného imunitného systému). | Herpes zoster (pásový opar) spôsobuje poškodenie jednej oblasti tela (napríklad nohy alebo ruky), svrbenie a pálenie kože a citlivosť na svetlo. Pásový opar vedie k ovčím kiahňam, ktoré sa prejavujú ako červené, vyvýšené papuly alebo pľuzgiere naplnené tekutinou, vysoká horúčka, bolesť hlavy a strata chuti do jedla. | Chronická bolesť, neurologické patológie (zápal mozgu, paralýza tváre, strata sluchu, problémy s rovnováhou) a bakteriálne infekcie kože. |
| HSV-4 (Epstein-Barrovej vírus) | Vedie k mononukleóze a v zriedkavých prípadoch k rakovine (rakovina nosa a hrdla, Burkittov lymfóm) a Guillain-Barrého syndrómu. | Zápal, bolesť a opuch v krku, neustála únava, vysoká horúčka, kožná vyrážka, zväčšená pečeň a slezina. | Ruptúra sleziny, zápal obličiek alebo srdcového svalu, hemolytická anémia, ochorenia nervového systému (encefalitída, meningitída), poruchy srdcového rytmu, obštrukcia (zúženie) horných dýchacích ciest. |
| HSV-5 | Spôsobuje cytomegalovírus, ktorý je najviac nákazlivý a prenáša sa kontaktom s telesnými tekutinami (vrátane slín, krvi, materského mlieka, moču a výkalov) a pohlavným stykom. | Neustála únava, bolesť svalov a hlavy, zvýšené potenie, zväčšené lymfatické uzliny, vyrážka na tele, bolesť hrdla. | Šírenie vírusu do brušných orgánov (žalúdok, črevá a pečeň), mozgu a nervového systému. U ľudí s oslabeným imunitným systémom sa môže vyvinúť kolitída, hepatitída, zápal pľúc a zhoršenie zraku. |
| HSV-6 | Vedie k detskej chorobe roseola infantum. | Horúčka (39,5-40,5 stupňov), vracanie, hnačka, strata chuti do jedla, kašeľ, bolesť hrdla, nádcha, zápal očí a viečok, zväčšené lymfatické uzliny na krku a v zadnej časti hlavy, malé ružové alebo červené škvrny pozdĺž hrdla. Pri herpese typu 6 sa u detí vo veku 6-18 mesiacov môžu vyvinúť záchvaty. | Pri herpese typu 6 sa u detí vo veku 6-18 mesiacov môžu vyvinúť záchvaty. |
| HSV-7 | Môže spôsobiť Hodgkinovu chorobu, Tinea versicolor. | Kožná vyrážka, vysoká horúčka, vracanie, hnačka a kŕče. | Komplikácie sú zriedkavé a nie sú vedecky dokázané. |
| HSV-8 | Vedie ku Kaposiho sarkómu. | U detí sa prejavuje horúčkou a kožnou vyrážkou, u dospelých zvýšenou únavou a hnačkou. | Oslabenie imunitného systému. |
Štádiá herpesu
Existuje 5 hlavných štádií vývoja orálneho a genitálneho herpesu. Inkubačná doba. Počiatočné štádium herpesu začína od okamihu, keď vírus vstúpi do tela a končí, keď sa objavia prvé príznaky, inkubačná doba zvyčajne trvá 2 až 12 dní. Primárna infekcia. Je charakterizovaná výskytom symptómov: začervenanie a podráždenie kože a slizníc, bolestivé pľuzgiere, horúčka. Míznutie pľuzgierov. V tretej fáze začnú pľuzgiere praskať a tvoria bolestivé vredy. Hojenie zapálených lézií. Po 4. až 16. dňoch symptómy postupne vymiznú, vredy sa zahoja a kôra sa odstráni. Latentná infekcia. Vírus prechádza do latentného štádia, presúva sa do nervových buniek v oblasti hlavy a zostáva v tele v neaktívnej fáze. V niektorých prípadoch dochádza k relapsu, počas ktorého vírus prechádza z latentného do aktívneho štádia. Aktivácia vírusu je možná pri oslabení imunity (napríklad pri chrípke), chronickom strese, spálení od slnka alebo úraze.
Príznaky herpesu
Vírus môže infikovať sliznice pohlavných orgánov, anusu, konečníka, úst, stehien a zadku. Frekvencia opakovaných vzplanutí vírusu je individuálna (v priemere 1 relaps HSV-1 a 4-ť vzplanutí HSV-2 za rok). Niekoľko dní alebo hodín pred opätovným vzplanutím vírusu sa môžu objaviť prodromálne (varovné) príznaky, ktoré zahŕňajú vystreľujúcu bolesť a brnenie v nohách, stehnách a zadku.
Ďalšie príznaky vírusu herpes v krvi:
- Pľuzgiere naplnené tekutinou
- Krvácajúce rany a vyrážky na perách a tele
- Bolesť, svrbenie a pálenie v oblasti genitálií
- Výtok z močovej trubice a vagíny
- Bolestivé močenie
- Zvýšená teplota
- Bolesti hlavy a svalov
- Zväčšené lymfatické uzliny na slabinách, krku a v podpazuší
- Bolesť v hrdle a ústach (zhoršuje sa žuvaním a prehĺtaním)
- Opuch, začervenanie a krvácanie ďasien
- Zvýšená podráždenosť a neustála únava
U tínedžerov a ľudí mladších ako 20 rokov spôsobuje herpes plytké vredy v krku a sivý povlak na mandliach. Pri herpese v nose sa objavuje serózny výtok z nosových priechodov a ťažkosti s dýchaním. Pri hojení vredov sa na mieste tvoria chrasty (žltkasté kôry), ktoré môžu pri dotyku svrbieť a bolieť.
Pri herpese v ústach vredy zmiznú do 7-10 dní, pri genitálnych herpesoch - po 2 až 4 týždňoch (s primárnym vypuknutím) a 3 až 7 dňoch (s relapsom).
Ako sa diagnostikuje herpes?
Ak sa na tele objavia vredy a pľuzgiere, musíte sa objednať k lekárovi, ak máte herpes na zadku a genitáliách, mali by ste sa objednať na vyšetrenie u gynekológa (ženy) alebo urológa (muži).
Metódy diagnostiky herpetickej infekcie:
- Fyzické vyšetrenie. Lekár skúma pľuzgiere a vredy, kožu a sliznice.
- Analýza ťažkostí. Počas konzultácie sa lekár pýta na kontakt s infikovanými ľuďmi, príznaky (napríklad svrbenie, pálenie, brnenie), frekvenciu prepuknutia vírusu.
- Biopsia (odber vzorky postihnutého tkaniva). Ak je lieková terapia neúčinná, lekár vás pošle na biopsiu. Pacient je tiež poslaný na krvné testy na zistenie aktívneho herpes vírusu alebo protilátok.
Spôsoby liečby herpesu
Herpes na tvári, tele a genitáliách sa nedá liečiť, po primárnej infekcii prechádza do latentného stavu a môže zostať v tele po celý život. Na liečbu herpesu na perách sú predpísané masti a gély a na telo - antivírusové látky na perorálne podanie. Tabletky na herpes pomáhajú urýchliť hojenie vredov a pľuzgierov, znižujú frekvenciu a trvanie opakovaných vzplanutí a znižujú možnosť prenosu vírusu na partnera. Je potrebné užívať tablety a masti na herpes podľa lekárskeho predpisu.
Liečba genitálneho herpesu sa zameriava na zmiernenie príznakov, skrátenie trvania výsevu a zníženie frekvencie recidív a rizika prenosu na iné osoby. Liečba akútneho výsevu štandardne trvá 5 až 10 dní.
- Antivirotiká: Hlavnou formou liečby sú perorálne (ústne) antivirotiká, ako je aciklovir, valaciklovir a famciklovir.
- Lieky proti bolesti: Na zmiernenie bolesti môžete používať lokálne anestetiká v spreji alebo kréme, prípadne perorálne analgetiká (napr.
Pri prvom výskyte genitálneho herpesu sa zvyčajne predpisuje dlhšia kúra. Ľadové obklady: Na bolestivé miesta prikladajte chladivé obklady, pomôžu zmierniť bolesť a opuch. Domáca liečba zmierňuje len príznaky, ale nelieči vírus ani neskracuje trvanie výsevu tak účinne ako antivirotiká.
Ako liečiť herpetickú infekciu u detí?
Herpes sa na novorodencov môže preniesť cez placentu, cez pohlavné ústrojenstvo matky počas pôrodu alebo pri kontakte s infikovaným dieťaťom. Príznaky infekcie vírusom sa zvyčajne objavia 1 až 3 týždne po narodení. Zvyčajne sa u detí herpes prejavuje prítomnosťou jedného alebo viacerých pľuzgierov, ale ich celkový zdravotný stav sa nezhoršuje.
V zriedkavých prípadoch môže byť HSV u novorodenca indikovaná letargiou, nedostatkom energie, dlhodobým prebúdzaním sa po spánku, ťažkosťami alebo zrýchleným dýchaním a modrastým jazykom a pokožkou.
Komplikácie herpetickej infekcie u detí:
- Encefalitída (zápal mozgu)
- Hepatitída (poškodenie pečene)
- Pneumonitída (zápal pľúcneho tkaniva)
- Apnoe (krátkodobé zastavenie dýchania počas spánku)
- Hypotenzia (nízky krvný tlak)
- Syndróm respiračnej tiesne (pľúcny edém v dôsledku nedostatku kyslíka)
- Konvulzívne záchvaty
U detí sa môže vyvinúť diseminovaná intravaskulárna koagulácia, ktorá je charakterizovaná tvorbou krvných zrazenín v malých a stredne veľkých cievach. Herpes u dieťaťa môže tiež viesť k letargii - predĺženému spánku sprevádzanému slabým dýchaním a pomalým pulzom.
Na liečbu HSV u dieťaťa sú predpísané antivírusové lieky. Potrebné sú aj intravenózne tekutiny (na prevenciu dehydratácie), podpora dýchania (na zlepšenie funkcie pľúc a prevencia problémov s dýchaním), korekcia porúch krvácania a kontrola záchvatov.
Ako urýchliť proces hojenia herpesu?
Užívanie liekov predpísaných lekárom, ako aj správna starostlivosť o pľuzgiere a vredy na koži a slizniciach pomôžu urýchliť proces hojenia herpesu.
Odporúčania pre starostlivosť o ložiská herpetickej infekcie:
- Teplý kúpeľ na 15-20 minút (bez vonných gélov, pien a solí)
- Nosenie voľného oblečenia vyrobeného z prírodných materiálov (na prevenciu pľuzgierov)
- Prikladanie studených obkladov na vredy (na zníženie bolesti)
Po kúpaní vredy jemne osušte obrúskom alebo uterákom, vyhýbajte sa tlaku alebo treniu. Na zmiernenie bolesti sa môžu použiť nesteroidné protizápalové lieky.
Čo spôsobuje recidívu herpesu?
Oslabený imunitný systém (napríklad po operácii alebo transplantácii orgánov) vedie k opakovanému prepuknutiu vírusu. Ďalšie rizikové faktory pre recidívu herpesu:
- Chronický emočný stres
- Zvýšená teplota
- Vystavenie sa slnečnému žiareniu
- Poranenie alebo poškodenie kože
- Infekčné choroby (napríklad chrípka, prechladnutie)
- Dehydratácia tela
- Nevyvážená strava
- Vystavenie suchému, horúcemu alebo studenému vzduchu
Hormonálne zmeny počas puberty, tehotenstva alebo menopauzy môžu viesť k recidíve HSV. U žien je výskyt HSV možný aj pred menštruáciou a počas nej.
Čo sa stane, ak herpes nie je liečený?
Ak sa choroba lieči nesprávne alebo vôbec, zvyšuje sa riziko vzniku následkov v dôsledku šírenia infekcie na zdravú kožu a vnútorné orgány.
Možné komplikácie herpesu:
- Panaritium (hnisavý zápal prsta)
- Infekcia oka
- Cerebrálny edém
- Zhoršenie alebo strata sluchu
- Zápal vnútorných orgánov (napríklad pečene a obličiek)
Podľa WHO herpes strojnásobuje riziko infekcie vírusom ľudskej imunodeficiencie (v dôsledku oslabeného imunitného systému tela).
Je možné sa zbaviť herpesu natrvalo?
Natrvalo sa herpesu zbaviť nie je možné, pretože po infikovaní vírus zostáva v nervových bunkách v latentnom (spiacom) stave. Herpesvírusová infekcia sa v organizme môže aktivovať pod vplyvom vonkajších faktorov (napríklad bakteriálnej infekcie, stresu, poranenia kože, podchladenia alebo prehriatia), ktoré prispievajú k zhoršeniu ochorenia, vzniku vredov a pľuzgierov na koži. Vírus je možné kontrolovať posilnením imunity a vyhýbaním sa vyvolávajúcim faktorom.
Pomáhajú ľudové prostriedky zbaviť sa herpesu?
Ľudové metódy liečby herpesu sú neúčinné, ale po dohode s ošetrujúcim lekárom sa môžu používať ako doplnková liečba. Podľa výskumov môžu rastlinné prípravky (napr. tinktúry z levandule, nechtíka, borovice, mäty, ľubovníka bodkovaného) pri herpese slúžiť ako doplnková terapia, pretože majú antibakteriálny, protizápalový a hojivý účinok. Účinnosť cesnaku proti herpesu, sódy alebo soľných roztokov nie je dokázaná, a môže viesť k rozvoju patológie (napr. poranenie pľuzgierov, šírenie infekcie). Medzi ľudové metódy liečby herpesvírusových infekcií patrí aj terapia teplom alebo chladom. Podľa výskumov môže ohrievanie herpesu na perách účinne zmierniť pálenie, svrbenie a opuch kože. Na herpes je možné priložiť ľad (vopred zabalený do tkaniny), aby sa zmiernila bolesť a pálenie.
Aké vitamíny by ste mali užívať, ak máte herpes?
Vitamíny nie sú účinné pri liečbe herpetickej infekcie, ale môžu užívať na podporu fungovania imunitného systému a zníženie rizika recidívy.
Užitočné vitamíny a mikroelementy pre herpes:
- Omega-3 mastné kyseliny (pomáhajú znižovať chronický zápal v tele)
- Vitamín C (zvyšuje imunitu)
- Zinok (zvyšuje obdobie re...
Príjem tekutín majte minimálne 2,5 - 3l za deň a pite priebežne. Dodržujte pravidelnú hygienu. Aj keď postupuje podľa odskúšaných pravidiel, niekedy sa infekcii nedokážete vyhnúť. Liečbu treba zahájiť čo najskôr a rešpektovať inštrukcie lekára či lekárnika.
Jednoducho zvládnuteľné infekcie močových ciest – jasné vysvetlenie infekcií močových ciest
Pri silných alebo opakovaných infekciách sú nevyhnutné antibiotiká na zápal močových ciest, ktoré cielene ničia baktérie. Pri miernych ťažkostiach alebo ako doplnok k antibiotickej liečbe môžete siahnuť po voľnopredajných liekoch na zápal močových ciest. Pomáhajú zmierniť zápal, podporujú vyplavovanie baktérií a urýchľujú regeneráciu slizníc močového traktu. Tablety a kapsuly - jednoducho sa užívajú a obsahujú koncentrované účinné látky. Zvyčajne kombinujú brusnice, D-manózu, vitamín C alebo rastlinné extrakty s priaznivým účinkom na močové cesty. Sirupy a kvapky - sú vhodné pre tých, ktorí majú problém s prehĺtaním tabliet a často sa používajú aj u detí. Obsahujú extrakty z brusníc, zlatobyle obyčajnej alebo medvedice lekárskej, ktoré majú protizápalové a močopudné účinky. Urologické čaje - sú prirodzenou súčasťou liečby a prevencie zápalu močových ciest. Podporujú tvorbu moču, vyplavovanie baktérií a zmierňujú podráždenie slizníc. Obsahujú byliny ako praslička roľná, zlatobyľ obyčajná, breza previsnutá, medvedica lekárska či brusnice.
Brusnice obsahujú proantokyanidíny (PACs) - látky, ktoré bránia baktériám, najmä E. coli, prichytiť sa na sliznici močového mechúra a močovej rúry. Vďaka tomu sa baktérie rýchlejšie vyplavujú z tela a znižuje sa riziko opakovaných infekcií.
Dbajte na dostatočný pitný režim, teplo v podobe teplých obkladov na podbruško, pokoj na lôžku. V liečbe pokračujte, aj keď ustúpia príznaky. Prevencia je kľúčom k zdraviu močového traktu. Pomôže dostatočný pitný režim, neodkladať močenie, močiť po pohlavnom styku, vyhnúť sa prechladnutiu panvy, nosiť priedušnú bielizeň a dodržiavať správnu intímnu hygienu.
Neliečená infekcia močových ciest sa môže rozšíriť na obličky (pyelonefritída), čo je závažný stav sprevádzaný vysokou horúčkou. Dlhodobé opakované infekcie môžu viesť ku chronickému zápalu močového mechúra, zjazveniu tkaniva či poškodeniu obličiek.

Pri miernych ťažkostiach pomáha dostatok tekutín, teplo, brusnicové doplnky (napr. Urinal, Uroval Manosa) a urologické čaje. Ak sa stav nezlepší do 48 hodín, treba vyhľadať lekára. Mierny zápal môže ustúpiť do 3-5 dní, pri antibiotickej liečbe zvyčajne do týždňa. Pri neliečení sa však môže rozšíriť na obličky.
Áno, niekedy sa prejaví len častým močením, zakaleným močom alebo únavou. V takom prípade pomôže test na zápal močových ciest Veroval, ktorý spoľahlivo potvrdí prítomnosť infekcie.
Dobrý deň, samotný zápach moču ešte nemusí znamenať nejaké ochorenie. Taktiež treba vylúčiť, či sa nejedná o vaginálnu mykózu, pri ktorej výtok môže zapáchať po rybách. Ak sa však objavujú aj iné príznaky ako píšete aj slabý únik moču, treba okamžite vyhľadať lekára.
Dobrý deň, liečba zápalu močových ciest v tehotenstve patrí do rúk lekára. Keďže už máte problém rozvinutý, doplnky z voľného predaja Vám nepomôžu, treba okamžite vyhľadať obvodného lekára alebo svojho gynekológa. Pridruženými komplikáciami môžete ohroziť vývoj plodu. Najdôležitejší je pravidelný pitný režim. Urologický čaj v tehotenstve nie je vhodný, obsahuje byliny, ktoré sa v tomto období nesmú užívať. Najlepšia je čistá voda, brusnicová šťava, z čajovín harmanček, žihľava, fenikel, repík... príp. čaj pre tehotné. Konzumovať môžete aj sušené brusnice. Na škodu nie sú ani probiotiká Biopron Forte, Probio- Fix.
Ako doplnok k liečbe močových ciest odporúčam prípravky bez obsahu brusníc. Brusnice, pri súčasnom podávaní s antibiotikami Biseptol spomaľujú biotransformáciu liečiva. Odporučila by som Blokurimu. D-manóza je po vstrebaní do organizmu vylúčená v nezmenenej forme obličkami do moču. Tu sa účinne viaže na príchytný aparát (FimH Adhesin) baktérií UPEC (močového ústrojenstva).
Pri akútnych ťažkostiach je dávkovacia schéma nasledovná: Prvý deň užiť 3 vrecká rovnomerne počas dňa a 1 vrecko pred spaním. Celkom 4 vrecká. Druhý deň užiť 2 vrecká rovnomerne počas dňa a 1 vrecko pred spaním. Celkom 3 vrecká. Tretí až piaty deň užívať 1 vrecko denne pred spaním.
Súvisiace Pálenie pri močení, bolestivé močenie alebo pocit nepohodlia pri močení sa odborne nazýva dyzúria. Tieto problémy pri močení sú viac typické pre ženy ako mužov. Súvisí to najmä s anatomickou stavbou močovej trubice. Dyzúria sa však mužom nevyhýba úplne - s pribúdajúcim vekom stúpa výskyt týchto príznakov aj u mužov. A to najmä v dôsledku zväčšujúcej sa prostaty a následnej zábrane odtoku moču z močového mechúra.
Infekcie močových ciest sú najčastejšie vyvolané baktériami, pričom v 75 až 80 % je pôvodcom Escherichia coli. Zápaly alebo podráždenie v ktorejkoľvek časti močového systému môže byť vyvolané mnohými príčinami. Vyhýbajte sa parfumovaným hygienickým prostriedkom či toaletnému papieru. Zmeňte prací prostriedok, v ktorom periete spodnú bielizeň - ideálne za taký, ktorý je vhodný na citlivú pokožku a je aj zároveň neparfumovaný. Používajte bavlnené spodné prádlo, ktoré môžete prať aj pri vyšších teplotách. Vyhýbajte sa noseniu tesných nohavíc a tango nohavičiek. Po sexuálnom styku sa vymočte. Sexuálna aktivita napomáha baktériám v „postupe“ smerom nahor v našej močovej sústave. Vymočením sa však predchádza ich zotrvávaniu a množeniu v močovom mechúre. Podobne je to aj v prípade niektorých výživových doplnkov, ktoré sa užívajú po sexuálnom styku (napr. Nezadržiavajte moč príliš dlho, najmä ak už cítite potrebu. Po vymočení dodržiavajte zásadu utierania sa „spredu-dozadu“. Upravte svoju stravu - vylúčte z nej potraviny a nápoje, ktoré môžu vo zvýšenej miere dráždiť močový mechúr - napr. Dodržiavajte dostatočný pitný režim. Vyšší príjem tekutín zabezpečuje pravidelné močenie a vyprázdňovanie močového mechúra. To prispieva jednak k rýchlejšiemu vyplavovaniu baktérií - ak sa jedná o bakteriálnu infekciu. Zároveň koncentrovaný, tmavý moč môže spôsobovať väčšie podráždenie a vyššiu bolestivosť pri močení.
Pri opakujúcich sa infekciách vám lekár môže odporučiť aj imunoterapiu s obsahom bakteriálnych extraktov - tzv. lyzátov. Takáto liečba napomáha zvýšiť obranyschopnosť sliznice v močovom systéme, a tým znížiť frekvenciu výskytu infekcií v močovom systéme. Vyskúšať môžete aj voľnopredajné produkty na močové cesty - najznámejšie sú tie s obsahom brusnicového extraktu. Predpokladaným ochranným účinkom je, že tieto extrakty znižujú priľnavosť baktérií k sliznici močového systému a majú aj antioxidačné vlastnosti. U postmenopauzálnych žien sa pristupuje k lokálnej aplikácii hormónov. Ak je pálenie spôsobené bakteriálnou infekciou, lekár vám predpíše antibiotiká. Liečba bakteriálnych infekcií je zvyčajne úspešná a príznaky sa zlepšujú hneď po jej nasadení. Ako doplnok liečby je možné užívať aj vyššie spomenuté prípravky s obsahom brusníc či D-manózy. Môžete vyskúšať aj pitie urologických čajov s obsahom napr. zlatobyľu, vresu, ibišteka, brusníc, žihľavy, listov brezy, prasličky a iných účinných bylín. Jednou z možností je aj aplikácia kyseliny hyalurónovej a chondroitínsulfátu do močového mechúra. Liečba sa aplikuje 4x za týždeň počas jedného mesiaca. V prípade liečby intersticiálnej cystitídy je nástup účinku liečby oveľa zdĺhavejší.
Bolesť či pálenie pri močení väčšinou neustúpia samé a je veľmi pravdepodobné, že budete musieť vyhľadať svojho lekára. Pri bakteriálnych infekciách je dôležité dobrať všetky predpísané antibiotiká. Ako sme už spomínali, pri antibiotickej liečbe prejavy začínajú veľmi rýchlo ustupovať, to však neznamená, že je pacient vyliečený. Ak prestanete užívať antibiotiká skôr, je možné, že vo vašich močových cestách ešte ostali nejaké baktérie, ktoré sa môžu znova pomnožiť.
Zápal močových ciest je v určitých prípadoch aj nebezpečný. Zvyčajne zápal močových ciest spôsobujú baktérie. Ženy sú náchylnejšie na prienik baktérií z konečníka, keďže majú kratšiu močovú rúru ako muži. Prenosu napomáha aj tesná spodná bielizeň. Ak zápal zachváti horné močové cesty - najčastejšie obličky, prejaví sa horúčkou, nevoľnosťou či vracaním, bolesťou brucha alebo chrbta, najmä v bedrovej oblasti, slabosťou, malátnosťou.
Časté močenie u žien aj mužov bez pocitov bolesti a pálenia pravdepodobne nie je spôsobené zápalom močových ciest. Keď pozorujete príznaky zápalu močových ciest, neodkladajte návštevu lekára. Lekár sa vás bude pýtať na vaše príznaky a okolnosti vzniku zápalu. Vyšetrí vás aj klinicky - poprezerá, popočúva. Vyšetrí vzorku moču. Vyšetrenie moču papierikom prebieha u všeobecného lekára na počkanie priamo v ambulancii. Ak vás lekár požiada o vzorku moču do sterilnej skúmavky, odošle ho na vyšetrenie do laboratória. Laboratórne vyšetrenie moču odhalí, ktorá baktéria zápal spôsobila a na aké antibiotiká je najviac citlivá. Na výsledky budete čakať približne 2-3 dni. O poškodení obličiek svedčí bielkovina v moči, no nestačí na stanovenie diagnózy. Potrebné sú napríklad odbery krvi, zvyčajne doplnené sonografiou obličiek. Pri komplikovaných, opakujúcich sa či chronických zápaloch močových ciest vás všeobecný lekár pošle na vyšetrenie na urológiu. Ak sa u vás zápaly spájajú so zápalmi pošvy alebo nadväzujú na pohlavný styk, môže vám pomôcť aj gynekológ.
Najčastejšie akútny zápal močových ciest spôsobujú baktérie a preto sa lieči antibiotikami. Zohľadní možné príčiny zápalu, údaje o odolnosti baktérií vo vašej oblasti, iné lieky, ktoré užívate, tehotenstvo či dojčenie, pridružené ochorenia, ako aj to, či máte zápaly často alebo ide o jednorazovú záležitosť. Chronický zápal močových ciest alebo komplikácie akútneho zápalu lieči urológ, ktorý je kompetentný urobiť aj rôzne špeciálne vyšetrenia. Predpisuje aj antibiotiká na chronický zápal močových ciest, čo všeobecný lekár niekedy nemôže. Liečba akútneho aj chronického zápalu obličiek vyžaduje inú skupinu antibiotík než zápaly močového mechúra či močovej rúry. Nezriedka je potrebná liečba v nemocnici a podávanie antibiotík do žily.
Opakujúce sa infekcie močových ciest často trápia najmä ženy. Lekár im môže odporučiť imunomodulačnú liečbu. Imunomodulačné lieky obsahujú usmrtené telá baktérií, ktoré najčastejšie spôsobujú zápal močových ciest. Pri ich užívaní dochádza k stimulácii imunitného systému prirodzeným spôsobom.
Liečbu zápalu močových ciest môžete podporiť najmä príjmom dostatočného množstva nesladených tekutín. Z byliniek sú dobrou voľbou breza previsnutá, lipkavec pravý či praslička roľná. Liečba bylinkami a výživovými doplnkami je len podporná. Už od rána pite dostatok tekutín - aspoň 1 liter dopoludnia a 1 liter popoludní. Večer vypite pol litra vody. V lete, pri námahe či horúčke príjem tekutín zvýšte. Voľte čistú vodu, nesladený čaj alebo minerálku. Nenoste tesnú bielizeň, tango nohavičky ani bielizeň z umelých vláken. Ak máte zápal močových ciest po sexe, prehodnoťte svoje sexuálne praktiky a hygienu pri nich.
tags: #herpes #na #mocovodnej #rure